Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich pojawienie się często budzi niepokój i pytania o przyczynę. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa, a konkretnie wirusy brodawczaka ludzkiego, potocznie nazywane HPV (Human Papillomavirus). Te wirusy są niezwykle rozpowszechnione i istnieje ponad sto ich typów, z których niektóre odpowiedzialne są za powstawanie kurzajek. Wirusy te wnikają do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, a następnie namnażają się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego wyglądu kurzajki.
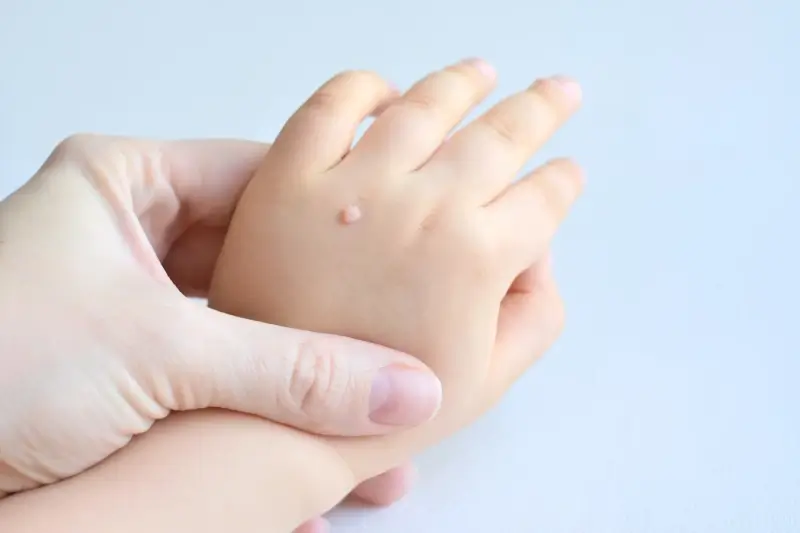
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Mają one różnorodny wygląd, w zależności od lokalizacji i typu wirusa. Najczęściej są to niewielkie, szorstkie narośla o nierównej powierzchni, które mogą być cieliste, białawe, różowe, a czasem nawet ciemniejsze. Mogą występować pojedynczo lub gromadzić się w grupy. Brodawki na dłoniach i palcach są często twarde i zrogowaciałe, podczas gdy te na stopach (tzw. kurzajki podeszwowe) mogą być bolesne ze względu na nacisk podczas chodzenia i często otoczone są zrogowaciałą skórą. Na twarzy i w okolicach intymnych kurzajki mogą przybierać inną formę, na przykład płaską lub kalafiorowatą. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, choć w razie wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Zrozumienie, skąd się biorą kurzajki, jest pierwszym krokiem do zapobiegania ich powstawaniu i skutecznego leczenia. Infekcja wirusowa jest główną przyczyną, ale czynniki sprzyjające jej rozwojowi również odgrywają istotną rolę. Osłabiony układ odpornościowy sprawia, że organizm jest mniej skuteczny w walce z wirusem, co zwiększa ryzyko rozwoju kurzajek. Narażenie na wilgotne środowiska, takie jak baseny, szatnie czy sauny, również sprzyja rozprzestrzenianiu się wirusa, ponieważ wirus HPV preferuje wilgotną skórę. Ponadto, bezpośredni kontakt z osobą zakażoną lub przedmiotami, na których znajdują się wirusy, może prowadzić do przeniesienia infekcji.
Główne przyczyny powstawania kurzajek u dorosłych
U dorosłych osób, podobnie jak u dzieci, główną przyczyną powstawania kurzajek jest infekcja wirusami brodawczaka ludzkiego (HPV). Jednakże, pewne czynniki charakterystyczne dla dorosłego trybu życia mogą zwiększać podatność na zakażenie lub sprzyjać rozwojowi już istniejącej infekcji. Jednym z takich czynników jest osłabienie układu odpornościowego. Może ono wynikać z różnych przyczyn, takich jak przewlekły stres, nieodpowiednia dieta, brak snu, choroby przewlekłe, przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów) lub infekcje takie jak HIV. Gdy bariera immunologiczna jest słabsza, wirus HPV ma łatwiejszą drogę do zainfekowania komórek skóry i wywołania zmian.
Bezpośredni kontakt fizyczny jest najczęstszym sposobem przenoszenia wirusa HPV. Osoby, które często przebywają w miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak siłownie, baseny, spa, czy wspólne prysznice, są bardziej narażone. Dzielenie się ręcznikami, obuwiem czy innymi osobistymi przedmiotami również może przyczynić się do przeniesienia wirusa. Szczególnie osoby pracujące w zawodach wymagających częstego kontaktu z wodą lub wilgotnym środowiskiem, na przykład pracownicy basenów, fizjoterapeuci czy osoby pracujące w gastronomii, mogą być bardziej narażone na kontakt z wirusem.
Kolejnym istotnym czynnikiem ryzyka jest uszkodzenie skóry. Wirus HPV nie jest w stanie przeniknąć przez zdrową, nienaruszoną barierę naskórka. Jednak nawet drobne skaleczenia, zadrapania, pęknięcia skóry, ukąszenia owadów czy choroby skóry takie jak egzema, mogą stanowić „wrota” dla wirusa. Osoby z problemami dermatologicznymi, które prowadzą do nadmiernego rogowacenia lub łuszczenia się skóry, mogą być bardziej podatne na rozwój kurzajek. Ponadto, nawyk obgryzania paznokci lub skubania skórek wokół paznokci, zwłaszcza u osób pracujących manualnie, może prowadzić do powstawania drobnych ranek, które ułatwiają wirusowi wniknięcie do organizmu.
Warto również wspomnieć o pewnych typach brodawek, które są bardziej charakterystyczne dla dorosłych. Na przykład, brodawki płciowe (kłykciny kończyste) są przenoszone drogą płciową i wywoływane przez specyficzne typy wirusa HPV. Chociaż nie są to „klasyczne” kurzajki, stanowią one formę brodawczaków ludzkich i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. U dorosłych, zwłaszcza u osób starszych, mogą pojawić się również brodawki łojotokowe, które jednak nie są wywoływane przez wirusa HPV, a przez procesy starzenia się skóry i mają zupełnie inną etiologię.
Czynniki ryzyka sprzyjające pojawieniu się kurzajek
Istnieje szereg czynników, które mogą zwiększać prawdopodobieństwo wystąpienia kurzajek. Wśród nich kluczową rolę odgrywa wspomniany już wcześniej stan układu odpornościowego. Osoby z obniżoną odpornością, niezależnie od przyczyny, są bardziej podatne na wszelkie infekcje, w tym na infekcje wirusem HPV. Dotyczy to nie tylko osób z chorobami autoimmunologicznymi czy przyjmujących leki immunosupresyjne, ale także osób starszych, u których naturalnie dochodzi do stopniowego osłabienia funkcji immunologicznych. Nawet przemijające osłabienie organizmu, na przykład w wyniku przeziębienia czy grypy, może chwilowo zwiększyć ryzyko zakażenia.
Środowisko, w którym przebywamy, ma znaczący wpływ na ryzyko zakażenia wirusem HPV. Wilgotne i ciepłe miejsca, takie jak wspomniane już baseny, sauny, łaźnie tureckie, czy wspólne prysznice, stanowią idealne warunki do przetrwania i rozprzestrzeniania się wirusa. Wirus HPV jest bardzo odporny na działanie czynników zewnętrznych w takich warunkach. Dlatego też, korzystając z takich miejsc, należy zachować szczególną ostrożność, unikać chodzenia boso i stosować indywidualne obuwie ochronne. Również miejsca pracy związane z dużą wilgotnością, na przykład w przemyśle spożywczym czy w branży sprzątającej, mogą stanowić podwyższone ryzyko.
Uszkodzenia skóry, nawet te niewielkie, otwierają drogę dla wirusa. Zbyt suche powietrze zimą może prowadzić do pękania skóry na dłoniach i stopach, tworząc mikrouszkodzenia. Podobnie, częste mycie rąk, szczególnie przy użyciu silnych detergentów, może wysuszać skórę i naruszać jej naturalną barierę ochronną. Osoby wykonujące prace fizyczne, narażone na otarcia i urazy skóry, również są bardziej podatne. Nawet drobne skaleczenia podczas golenia czy pedicure mogą stać się bramą dla wirusa, jeśli narzędzia nie są odpowiednio zdezynfekowane.
Istotne są również zachowania higieniczne. Dzielenie się ręcznikami, golarkami, pilnikami do paznokci czy innymi przedmiotami osobistego użytku znacząco zwiększa ryzyko przeniesienia wirusa. Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, może sprzyjać rozprzestrzenianiu się wirusa. Ważne jest, aby dbać o czystość skóry, regularnie ją nawilżać i unikać długotrwałego kontaktu z wilgocią. Warto również pamiętać o odpowiednim nawodnieniu organizmu i zdrowej diecie, które wspierają ogólną kondycję skóry i układu odpornościowego.
Jak dochodzi do zakażenia wirusem HPV powodującym kurzajki
Proces zakażenia wirusem HPV, który prowadzi do powstania kurzajek, rozpoczyna się od kontaktu z wirionami wirusa. Wirusy te są obecne w zakażonych komórkach naskórka, które mogą być złuszczane i uwalniane do otoczenia. Najczęściej dochodzi do tego poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, zwłaszcza jeśli na skórze obecne są drobne uszkodzenia. Na przykład, podanie ręki osobie, która ma kurzajkę na dłoni, może skutkować przeniesieniem wirusa, jeśli na naszej skórze znajduje się choćby niewielkie skaleczenie czy zadrapanie.
Kolejnym częstym sposobem transmisji jest kontakt z powierzchniami zakażonymi wirusem. Jak wspomniano wcześniej, miejsca takie jak baseny, sauny, siłownie czy wspólne prysznice są siedliskiem wirusa. Wirus HPV może przetrwać na wilgotnych powierzchniach, takich jak podłogi, klamki, deski sedesowe czy sprzęt do ćwiczeń. Dotknięcie takiej powierzchni, a następnie dotknięcie własnej skóry, szczególnie w miejscu uszkodzenia, może doprowadzić do zakażenia. Dlatego też tak ważne jest unikanie chodzenia boso w miejscach publicznych i stosowanie własnych ręczników.
Po wniknięciu do organizmu przez drobne uszkodzenie naskórka, wirus HPV przedostaje się do komórek podstawnej warstwy naskórka. Tam zaczyna się namnażać, wykorzystując mechanizmy komórkowe gospodarza. Wirus HPV ma specyficzną zdolność do infekowania keratynocytów, czyli komórek budujących naskórek. Namnażanie wirusa prowadzi do zaburzeń cyklu komórkowego i nieprawidłowego wzrostu komórek. Te zmienione komórki tworzą charakterystyczną strukturę kurzajki, która jest widoczna na powierzchni skóry.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo różny. Zazwyczaj wynosi od kilku tygodni do nawet kilku miesięcy, a w niektórych przypadkach nawet dłużej. W tym czasie wirus namnaża się w organizmie, a układ odpornościowy może nie reagować na niego wystarczająco szybko, aby zapobiec rozwojowi zmian skórnych. Czasami nawet po zakażeniu wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a kurzajka pojawia się dopiero w momencie osłabienia odporności lub pod wpływem innych czynników sprzyjających.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajek. Wiele osób jest nosicielami wirusa, ale nigdy nie rozwija objawów. Odporność organizmu odgrywa tu kluczową rolę. Nawet jeśli kurzajka się pojawi, układ odpornościowy może w końcu zareagować i doprowadzić do samoistnego zaniku zmiany. Jednak w wielu przypadkach, zwłaszcza gdy kurzajki są liczne, bolesne lub umiejscowione w miejscach problematycznych, konieczne jest leczenie.
Jak zapobiegać powstawaniu i rozprzestrzenianiu się kurzajek
Zapobieganie kurzajkom opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Kluczową rolę odgrywa higiena osobista. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety, jest podstawowym środkiem profilaktycznym. Ważne jest, aby używać łagodnych środków myjących, które nie wysuszają skóry, a po umyciu dokładnie ją osuszyć. Należy unikać dzielenia się ręcznikami, ubraniami, narzędziami do manicure i pedicure oraz innymi przedmiotami osobistego użytku.
Szczególną uwagę należy zwrócić na miejsca publiczne, gdzie ryzyko zakażenia jest podwyższone. W basenach, saunach, siłowniach i innych obiektach sportowych oraz rekreacyjnych, zawsze należy nosić klapki lub inne obuwie ochronne. W salach gimnastycznych warto używać własnych ręczników do wycierania sprzętu i własnych mat do ćwiczeń. W szatniach i pod prysznicami również powinno się unikać kontaktu bosej stopy z podłogą. Utrzymanie higieny osobistej w takich miejscach jest priorytetem.
Wzmacnianie układu odpornościowego to kolejny ważny aspekt profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie przewlekłego stresu, to filary silnego systemu immunologicznego. Silna odporność jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zapobiegając rozwojowi kurzajek lub ograniczając ich powstawanie. Warto rozważyć suplementację witamin, takich jak witamina C czy cynk, które są znane ze swojego wpływu na funkcjonowanie układu odpornościowego, oczywiście po konsultacji z lekarzem lub farmaceutą.
Ochrona skóry przed uszkodzeniami jest również istotna. Regularne nawilżanie skóry, zwłaszcza w okresie zimowym, pomaga utrzymać jej barierę ochronną w dobrej kondycji. Należy unikać obgryzania paznokci, skubania skórek czy drapania skóry, ponieważ te czynności prowadzą do powstawania mikrourazów, przez które wirus może łatwiej wniknąć. W przypadku drobnych skaleczeń, należy je szybko zdezynfekować i zabezpieczyć plastrem. Szczególną ostrożność powinny zachować osoby pracujące manualnie lub w zawodach, gdzie skóra jest narażona na częste uszkodzenia.
Istnieją również szczepionki przeciwko wirusowi HPV, które chronią przed zakażeniem najbardziej onkogennymi typami wirusa, odpowiedzialnymi za raka szyjki macicy i inne nowotwory. Choć szczepienia te nie zapobiegają wszystkim typom wirusów wywołujących kurzajki, stanowią one ważny element profilaktyki zdrowotnej, szczególnie u młodych osób. Szczepienie jest zalecane dziewczętom i chłopcom przed rozpoczęciem aktywności seksualnej i powinno być omówione z lekarzem.
Jakie są rodzaje kurzajek i gdzie najczęściej występują
Kurzajki, mimo że wywoływane są przez te same wirusy HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele. Najbardziej powszechnym typem są brodawki zwykłe, znane potocznie jako kurzajki. Zazwyczaj mają one szorstką, grudkowatą powierzchnię i najczęściej pojawiają się na dłoniach, palcach, łokciach i kolanach. Mogą być pojedyncze lub występować w grupach, tworząc tzw. „mozaikowe” skupiska. Ich kolor może być cielisty, białawy lub szarawy.
Kolejnym często spotykanym rodzajem są brodawki płaskie. Różnią się one od brodawek zwykłych tym, że są bardziej gładkie i płaskie, lekko wyniesione ponad powierzchnię skóry. Często mają żółtawy lub brązowawy kolor. Brodawki płaskie preferują twarz, szyję, klatkę piersiową i plecy, a u dzieci mogą występować również na grzbietach dłoni. Ze względu na swoją lokalizację, mogą być bardziej uciążliwe estetycznie.
Brodawki podeszwowe, znane również jako kurzajki podeszwowe, to te, które lokalizują się na podeszwach stóp. Mogą być bardzo bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Często otoczone są zrogowaciałą skórą, co utrudnia ich rozpoznanie. Mogą występować pojedynczo lub tworzyć grupy, które lekarze nazywają „mozaikowymi” kurzajkami podeszwowymi. Ich cechą charakterystyczną jest to, że linie papilarne na stopie są przez nie przerywane.
Brodawki nitkowate charakteryzują się wydłużonym, cienkim kształtem, przypominającym nitkę lub włos. Najczęściej pojawiają się w okolicach ust, na powiekach i szyi. Są one szczególnie irytujące ze względu na swój wygląd i lokalizację, a także tendencję do szybkiego rozrastania się.
Warto również wspomnieć o brodawkach mozaikowych, które są grupą wielu drobnych brodawek zrastających się ze sobą. Mogą one przybierać różne formy, ale ich wspólną cechą jest to, że tworzą większe, płaskie lub lekko wyniesione plamy na skórze. Często występują na dłoniach i stopach, zwłaszcza w miejscach narażonych na ucisk i otarcia.
Oprócz tych najczęściej spotykanych typów, istnieją również inne, rzadsze rodzaje brodawczaków, które mogą wymagać specjalistycznej diagnostyki. Należą do nich między innymi brodawki dłoni i stóp z tendencją do rogowacenia, brodawki łonowe (kłykciny kończyste) czy brodawki wywoływane przez specyficzne typy wirusa HPV, które mogą mieć znaczenie onkologiczne. Zawsze w przypadku wątpliwości co do charakteru zmiany skórnej, należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Leczenie kurzajek i kiedy zgłosić się do lekarza
Istnieje wiele metod leczenia kurzajek, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór metody zależy od rodzaju kurzajki, jej lokalizacji, liczby zmian oraz indywidualnej reakcji pacjenta. Wiele kurzajek, zwłaszcza u dzieci, może ustąpić samoistnie w ciągu kilku miesięcy lub lat, gdy układ odpornościowy skutecznie zwalczy wirusa. Jednakże, jeśli kurzajki są bolesne, szybko się rozrastają, są liczne, umiejscowione w miejscach widocznych lub budzą niepokój, warto rozważyć leczenie.
Jedną z najczęściej stosowanych metod leczenia jest krioterapia, czyli zamrażanie kurzajki ciekłym azotem. Zabieg ten powoduje zniszczenie komórek kurzajki, a następnie jej odpadnięcie. Krioterapia może wymagać kilku sesji. Inne metody obejmują elektrokoagulację (wypalanie kurzajki prądem), laseroterapię (niszczenie kurzajki za pomocą wiązki lasera) oraz łyżeczkowanie chirurgiczne (wycięcie kurzajki). Te procedury są zazwyczaj wykonywane przez lekarza dermatologa i mogą być skuteczne w przypadku opornych na leczenie kurzajek.
Dostępne są również preparaty do stosowania miejscowego, które można kupić w aptece bez recepty. Należą do nich maści i płyny zawierające substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Substancje te stopniowo rozpuszczają zrogowaciałą tkankę kurzajki, ułatwiając jej usunięcie. Ważne jest, aby stosować te preparaty zgodnie z instrukcją, chroniąc zdrową skórę wokół zmiany. Istnieją również preparaty na bazie azotu, które działają podobnie do krioterapii, ale można je stosować samodzielnie w domu.
Niektóre osoby decydują się na domowe sposoby leczenia, takie jak okłady z sody oczyszczonej, czosnku czy octu. Choć niektóre z tych metod mogą przynieść ulgę w łagodnych przypadkach, ich skuteczność nie została potwierdzona naukowo, a niewłaściwe stosowanie może prowadzić do podrażnień skóry lub infekcji. Zawsze należy zachować ostrożność i unikać metod, które mogą spowodować uszkodzenie skóry lub narazić na dodatkowe ryzyko.
Kiedy należy zgłosić się do lekarza? W przypadku wątpliwości co do charakteru zmiany skórnej, gdy kurzajki są bardzo bolesne, krwawią, zmieniają kolor, szybko rosną lub pojawiają się w miejscach wrażliwych, takich jak okolice oczu czy narządów płciowych. Lekarz dermatolog jest w stanie postawić właściwą diagnozę, wykluczyć inne choroby skóry i dobrać najskuteczniejszą metodę leczenia. Szczególnie ważne jest, aby zgłosić się do lekarza, jeśli masz obniżoną odporność lub cierpisz na choroby przewlekłe, które mogą wpływać na proces leczenia.