Protetyka to rozległa i dynamicznie rozwijająca się dziedzina medycyny, która koncentruje się na przywracaniu funkcji i estetyki utraconych części ciała za pomocą specjalistycznych protez. Jej głównym celem jest poprawa jakości życia pacjentów, którzy doświadczyli utraty kończyn, zębów lub innych struktur anatomicznych z powodu wypadków, chorób, wad wrodzonych czy procesów starzenia. Działania protetyki nie ograniczają się jedynie do fizycznego zastąpienia brakującej części; obejmują one kompleksową opiekę nad pacjentem, od diagnostyki i projektowania indywidualnego rozwiązania, przez produkcję i dopasowanie protezy, aż po rehabilitację i długoterminowe wsparcie.
Współczesna protetyka wykorzystuje zaawansowane technologie i materiały, takie jak lekkie stopy metali, kompozyty węglowe, tworzywa sztuczne o wysokiej wytrzymałości, a nawet materiały biodegradowalne. Innowacje w dziedzinie robotyki i elektroniki pozwalają na tworzenie protez aktywnych, które naśladują naturalne ruchy i czucie, znacząco zwiększając możliwości pacjentów w codziennym funkcjonowaniu. Kluczowe jest tutaj indywidualne podejście – każda proteza jest projektowana i wykonana na miarę, uwzględniając specyficzne potrzeby, anatomię, styl życia i oczekiwania pacjenta. Proces ten wymaga ścisłej współpracy między lekarzami, protetykami, technikami, fizjoterapeutami i samym pacjentem.
Znaczenie protetyki wykracza poza sferę fizyczną. Przywrócenie zdolności do wykonywania codziennych czynności, aktywności zawodowej i społecznej ma ogromny wpływ na psychikę pacjenta. Protetyka umożliwia odzyskanie pewności siebie, niezależności i poczucia własnej wartości, co jest nieocenione w procesie powrotu do pełnego życia po traumatycznych doświadczeniach. Sukces protetyki zależy nie tylko od jakości wykonania protezy, ale także od zaangażowania pacjenta w proces rehabilitacji i adaptacji do nowego rozwiązania.
Jakie są kluczowe etapy procesu tworzenia protezy zębowej?
Proces tworzenia protezy zębowej to złożona procedura, wymagająca precyzji, wiedzy specjalistycznej i ścisłej współpracy między pacjentem a zespołem stomatologicznym. Pierwszym i fundamentalnym etapem jest dokładna diagnostyka, która obejmuje szczegółowe badanie jamy ustnej, ocenę stanu pozostałych zębów, dziąseł oraz kości szczęki i żuchwy. Stomatolog zbiera również informacje o ogólnym stanie zdrowia pacjenta, jego nawykach żywieniowych, oczekiwaniach estetycznych i funkcjonalnych. Na podstawie tych danych podejmowana jest decyzja o wyborze najodpowiedniejszego rodzaju protezy – czy będzie to proteza stała (np. korony, mosty) czy ruchoma (częściowa lub całkowita), a także o materiale, z którego zostanie wykonana.
Kolejnym kluczowym krokiem są pobrania wycisków. W tym celu używa się specjalnych mas wyciskowych, które dokładnie odwzorowują kształt łuków zębowych i otaczających tkanek. W przypadku protez stałych, przed pobraniem wycisków często konieczne jest odpowiednie przygotowanie zębów filarowych, np. poprzez ich oszlifowanie. Te precyzyjne odlewy są następnie przekazywane do laboratorium protetycznego, gdzie technicy tworzą modele gipsowe, na podstawie których rozpoczyna się właściwy proces wytwarzania protezy. To właśnie w laboratorium, przy użyciu zaawansowanych technik i materiałów, powstaje indywidualnie dopasowane uzupełnienie.
Ważnym etapem jest również etap przymiarek. Pacjent kilkukrotnie odwiedza gabinet stomatologiczny, aby przymierzyć wstępnie wykonaną protezę. Pozwala to dentyście ocenić dopasowanie, komfort noszenia, zgryz oraz estetykę. Wszelkie drobne korekty i poprawki są nanoszone na tym etapie, aby zapewnić maksymalną funkcjonalność i satysfakcję pacjenta. Ostatnim etapem jest ostateczne wykonanie i osadzenie protezy, a także instruktaż dotyczący jej użytkowania, higieny i pielęgnacji. Regularne wizyty kontrolne są niezbędne do utrzymania protezy w dobrym stanie i monitorowania zdrowia jamy ustnej.
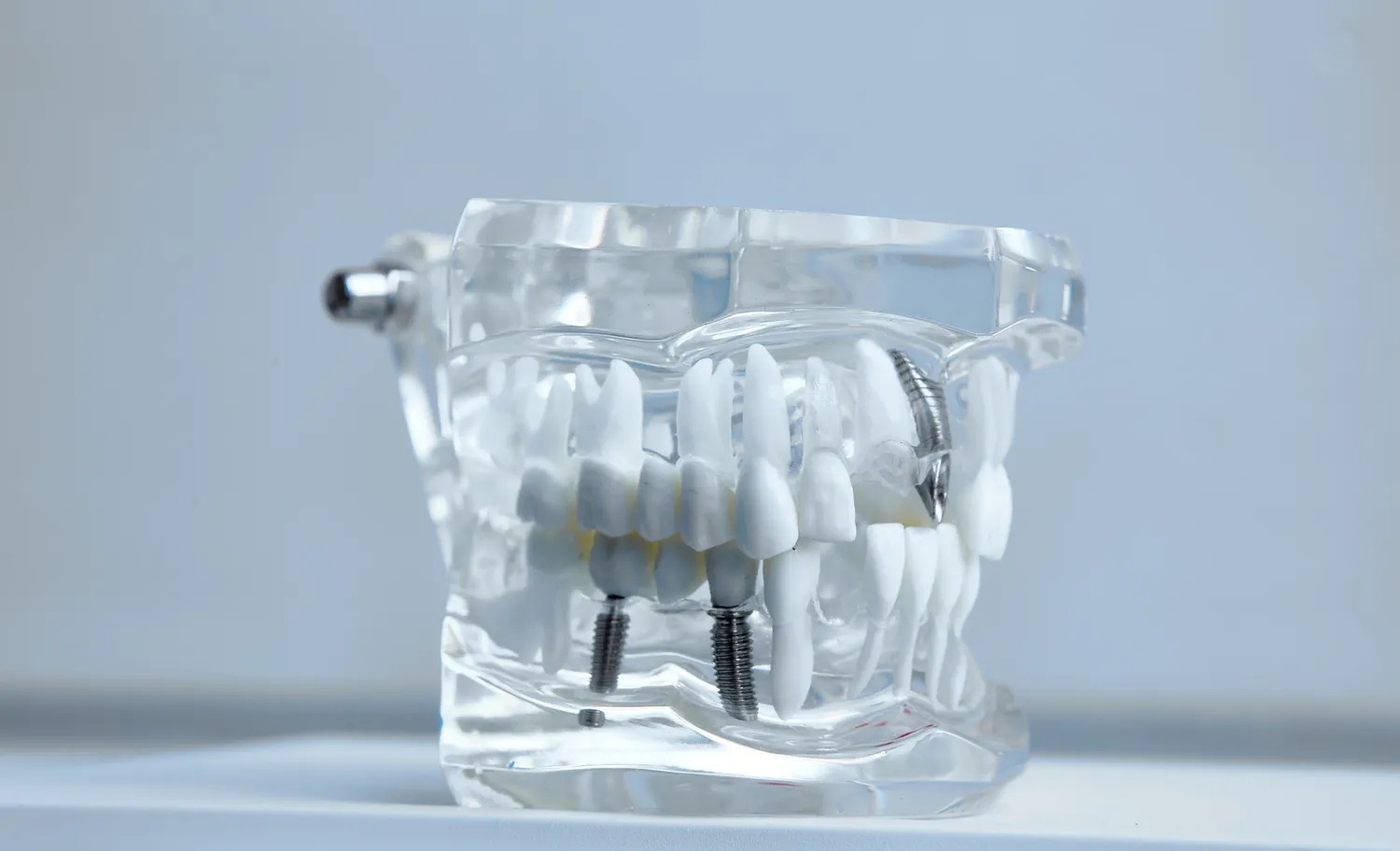
Jakie są rodzaje protez stosowanych w leczeniu protetycznym narządów żucia?
Leczenie protetyczne narządów żucia oferuje szeroki wachlarz rozwiązań, dostosowanych do indywidualnych potrzeb i stanu uzębienia pacjenta. Podstawowy podział obejmuje protezy stałe i ruchome. Protezy stałe są przytwierdzane do zębów własnych pacjenta lub implantów i nie mogą być samodzielnie wyjmowane. Zaliczamy do nich korony protetyczne, które odbudowują pojedyncze zęby o znacznym stopniu zniszczenia, oraz mosty protetyczne, składające się z kilku połączonych ze sobą koron, które zastępują utracone zęby, opierając się na zębach sąsiednich (filarach). Nowoczesne protezy stałe mogą być wykonane z ceramiki, cyrkonu lub kompozytów, zapewniając doskonałą estetykę i trwałość.
Protezy ruchome, jak sama nazwa wskazuje, mogą być przez pacjenta wyjmowane i zakładane. Dzielą się na protezy częściowe, stosowane w przypadku utraty tylko kilku zębów, oraz protezy całkowite, przeznaczone dla osób bezzębnych. Protezy częściowe zazwyczaj opierają się na istniejącym uzębieniu za pomocą specjalnych klamer, choć coraz częściej stosuje się rozwiązania z precyzyjnymi elementami retencyjnymi (np. zatrzaski, zamki), które zapewniają lepsze utrzymanie i estetykę. Protezy całkowite, zwane potocznie „wyjmowanymi zębami”, opierają się bezpośrednio na podłożu kostnym i tkankach miękkich dziąseł.
Istnieją również protezy kombinowane, które łączą elementy stałe (np. korony z zatrzaskami) z elementami ruchomymi (protezą szkieletową). Takie rozwiązania oferują doskonałe utrzymanie protezy ruchomej, przy jednoczesnym zapewnieniu wysokiej estetyki, ponieważ elementy metalowe są ukryte. Coraz większą popularność zdobywają również protezy na implantach. Mogą to być zarówno protezy stałe (korony lub mosty przykręcane lub cementowane do implantów), jak i protezy ruchome, które są stabilizowane na implantach za pomocą systemu zatrzasków lub lokatorów. Protezy na implantach zapewniają największą stabilność, komfort użytkowania i odtwarzają funkcje żucia w sposób zbliżony do naturalnych zębów.
Jakie są wyzwania związane z dopasowaniem i użytkowaniem protez kończyn?
Dopasowanie i codzienne użytkowanie protez kończyn to proces pełen wyzwań, wymagający od pacjenta dużej determinacji i cierpliwości. Pierwszym i często najtrudniejszym etapem jest właściwe dopasowanie leja protetycznego – części protezy, która przylega bezpośrednio do kikuta. Kikut musi być odpowiednio ukształtowany, bez blizn, stanów zapalnych czy nadmiernej tkanki tłuszczowej, aby zapewnić stabilne i komfortowe osadzenie protezy. Niewłaściwe dopasowanie może prowadzić do otarć, bólu, obrzęków, a nawet do problemów skórnych, co znacząco utrudnia lub uniemożliwia korzystanie z protezy.
Kolejnym wyzwaniem jest adaptacja do noszenia protezy. Nawet najlepiej dopasowana proteza stanowi obce ciało, do którego organizm musi się przyzwyczaić. Początkowo może występować dyskomfort, uczucie ciężkości, a nawet zmiany w sposobie chodu. Kluczowa jest tutaj współpraca z fizjoterapeutą, który nauczy pacjenta prawidłowego obciążania protezy, utrzymania równowagi, a także odpowiednich technik poruszania się. Proces adaptacji może trwać od kilku tygodni do nawet kilku miesięcy, w zależności od indywidualnych predyspozycji pacjenta, rodzaju protezy oraz poziomu amputacji.
Długoterminowe użytkowanie protezy wiąże się z koniecznością regularnej pielęgnacji zarówno samej protezy, jak i kikuta. Skóra kikuta wymaga codziennego mycia i osuszania, a także stosowania odpowiednich preparatów pielęgnacyjnych. Sama proteza, zwłaszcza jej mechaniczne elementy, powinna być regularnie czyszczona i konserwowana zgodnie z zaleceniami protetyka. Zmiany w kształcie kikuta, wynikające np. ze zmniejszenia masy mięśniowej czy obrzęków, mogą wymagać okresowych korekt lub wymiany leja protetycznego. Istotnym aspektem jest również psychologiczne wsparcie dla pacjenta, który musi nauczyć się żyć z protezą, akceptując ją jako integralną część swojego ciała i radząc sobie z potencjalnymi trudnościami emocjonalnymi.
Jakie są innowacyjne technologie wykorzystywane w nowoczesnej protetyce medycznej?
Nowoczesna protetyka medyczna to dziedzina, która nieustannie czerpie z najnowszych osiągnięć technologicznych, aby tworzyć coraz bardziej funkcjonalne, komfortowe i estetyczne rozwiązania dla pacjentów. Jednym z przełomowych kierunków jest rozwój protez mioelektrycznych. Wykorzystują one sygnały elektryczne generowane przez skurcze mięśni pacjenta do sterowania mechanizmami protezy. Zaawansowane algorytmy analizują te sygnały, pozwalając na precyzyjne i intuicyjne sterowanie ruchem dłoni, palców czy nawet całego ramienia. Protezy te oferują znacznie większą swobodę ruchów i naturalność działania w porównaniu do starszych generacji protez mechanicznych.
Kolejnym obszarem intensywnych badań i rozwoju są protezy sterowane interfejsami mózg-komputer (BCI). Choć wciąż w fazie badań klinicznych i eksperymentalnych, technologie BCI pozwalają na bezpośrednie sterowanie protezą za pomocą aktywności neuronalnej mózgu. Implantowane elektrody lub zewnętrzne czujniki odczytują sygnały z mózgu, które następnie są dekodowane i przekazywane do protezy. Ta innowacja otwiera drzwi do odzyskania funkcji u osób z bardzo wysokim poziomem amputacji lub porażeniem, oferując niemal pełną kontrolę nad sztuczną kończyną.
Coraz większe znaczenie ma również zastosowanie druku 3D w protetyce. Technologia ta umożliwia szybkie i relatywnie tanie tworzenie spersonalizowanych elementów protez, w tym lejów protetycznych, obudów czy nawet całych kończyn. Druk 3D pozwala na projektowanie skomplikowanych kształtów i struktur, które byłyby trudne lub niemożliwe do wykonania tradycyjnymi metodami. Dzięki temu możliwe jest tworzenie lekkich, wytrzymałych i idealnie dopasowanych protez, a także szybkie wprowadzanie modyfikacji w ich konstrukcji. Materiały wykorzystywane w druku 3D stają się coraz bardziej zaawansowane, obejmując biokompatybilne polimery, a nawet materiały naśladujące właściwości biologiczne tkanek.
Jak wygląda proces kompleksowej rehabilitacji protetycznej pacjentów po amputacji?
Proces kompleksowej rehabilitacji protetycznej pacjentów po amputacji to wieloetapowa podróż, której celem jest nie tylko nauczenie pacjenta sprawnego posługiwania się protezą, ale także przywrócenie mu pełnej sprawności fizycznej, psychicznej i społecznej. Rozpoczyna się on zazwyczaj jeszcze w szpitalu, krótko po zabiegu amputacji. Wczesna rehabilitacja skupia się na kontroli bólu pooperacyjnego, zapobieganiu obrzękom kikuta oraz ćwiczeniach wzmacniających mięśnie, które będą niezbędne do poruszania się z protezą. Ważne jest również pozycjonowanie kończyny, aby zapobiec powstawaniu przykurczów.
Kolejnym kluczowym etapem jest przygotowanie kikuta do noszenia protezy. Obejmuje to stopniowe przyzwyczajanie go do nacisku i obciążenia, a także kształtowanie jego optymalnej formy. W tym momencie rozpoczyna się również współpraca z protetykiem, który pobiera miary i projektuje indywidualną protezę. Po wykonaniu i dopasowaniu protezy następuje faza nauki jej użytkowania. Pod okiem fizjoterapeuty pacjent uczy się prawidłowego zakładania i zdejmowania protezy, chodzenia po płaskim terenie, pokonywania przeszkód, wchodzenia po schodach oraz utrzymywania równowagi. Jest to proces wymagający wielu powtórzeń i cierpliwości.
Rehabilitacja protetyczna nie ogranicza się jednak tylko do nauki chodzenia. Bardzo ważnym aspektem jest praca nad powrotem do aktywności zawodowej i społecznej. Fizjoterapeuci mogą stosować specjalistyczne techniki, takie jak trening chodu na bieżni z systemem zawieszenia, ćwiczenia na platformach sensorycznych czy symulacje codziennych czynności. Istotną rolę odgrywa również wsparcie psychologiczne. Pacjenci po amputacji często zmagają się z problemami emocjonalnymi, takimi jak depresja, lęk czy poczucie straty. Terapia indywidualna lub grupowa może pomóc im w akceptacji nowej sytuacji, budowaniu pewności siebie i motywacji do dalszego działania. Długoterminowe wsparcie obejmuje również regularne kontrole protetyczne i fizjoterapeutyczne, aby monitorować stan protezy i kikuta oraz na bieżąco dostosowywać program rehabilitacji do zmieniających się potrzeb pacjenta.
Czym jest protetyka słuchu i dla kogo jest przeznaczona?
Protetyka słuchu to specjalistyczna dziedzina medycyny i techniki, która zajmuje się diagnozowaniem, leczeniem i kompensacją ubytków słuchu przy użyciu specjalistycznych urządzeń. Jej głównym celem jest przywrócenie pacjentom możliwości słyszenia dźwięków otoczenia, rozumienia mowy oraz poprawa jakości ich życia, która często ulega znacznemu pogorszeniu w wyniku problemów ze słuchem. Protetyka słuchu obejmuje zarówno dobór i dopasowanie aparatów słuchowych, jak i inne metody wspomagania słyszenia, takie jak implanty ślimakowe czy systemy wspomagające.
Dla kogo przeznaczona jest protetyka słuchu? W zasadzie dla każdej osoby, u której stwierdzono ubytek słuchu, niezależnie od jego przyczyny i stopnia zaawansowania. Mogą to być osoby starsze, u których ubytek słuchu jest naturalnym procesem starzenia się organizmu (tzw. prezbiakuzja). Również osoby młodsze, które doświadczyły utraty słuchu w wyniku chorób (np. zapalenie opon mózgowych, wirusowe infekcje ucha), urazów, ekspozycji na hałas (np. w pracy lub podczas słuchania głośnej muzyki) czy wady wrodzone. Protetyka słuchu jest kluczowa dla utrzymania zdolności komunikacyjnych, co ma ogromne znaczenie dla funkcjonowania społecznego, zawodowego i emocjonalnego pacjenta.
Proces protetyki słuchu rozpoczyna się od szczegółowego badania audiologicznego, które pozwala określić rodzaj i stopień ubytku słuchu. Na podstawie wyników tych badań specjalista protetyki słuchu dobiera odpowiednie urządzenia. Aparaty słuchowe to najczęściej stosowane rozwiązania. Dostępne są w różnych formach – od małych, dyskretnych aparatów zausznych, po aparaty wewnątrzuszne, które są niemal niewidoczne. Nowoczesne aparaty słuchowe są cyfrowe, programowalne i potrafią automatycznie dostosowywać się do warunków akustycznych, redukując szumy i wzmacniając mowę. W przypadkach głębszych ubytków słuchu, gdy aparaty słuchowe nie przynoszą wystarczającej poprawy, rozważa się zastosowanie implantów ślimakowych lub innych systemów wspomagających słyszenie.
Czym jest protetyka narządu wzroku i jakie są jej główne zastosowania?
Protetyka narządu wzroku, znana również jako okulistyka protetyczna, zajmuje się przywracaniem funkcji widzenia lub jego kompensacją w przypadku uszkodzenia oka lub utraty wzroku. Jej głównym celem jest poprawa jakości życia osób zmagających się z wadami wzroku, chorobami oczu prowadzącymi do utraty widzenia lub po urazach. Protetyka wzroku obejmuje szeroki zakres rozwiązań, od prostych okularów korekcyjnych, przez soczewki kontaktowe, aż po zaawansowane protezy oka i implanty wzrokowe.
Podstawowym i najszerzej stosowanym zastosowaniem protetyki wzroku są okulary korekcyjne. Dobór odpowiednich szkieł okularowych pozwala na skorygowanie wad refrakcji, takich jak krótkowzroczność, dalekowzroczność czy astygmatyzm, przywracając wyraźne widzenie. Soczewki kontaktowe stanowią alternatywę dla okularów, zapewniając lepsze pole widzenia i większą swobodę ruchów, a także mogą być stosowane do korekcji bardziej złożonych wad wzroku. W przypadkach, gdy uszkodzenie oka jest tak duże, że niemożliwe jest odzyskanie widzenia, stosuje się protezy oka. Są to sztuczne gałki oczne, wykonane z materiałów biokompatybilnych, które wypełniają oczodół, poprawiając estetykę i zapobiegając zapadaniu się tkanek.
Bardziej zaawansowane metody protetyki wzroku obejmują implanty wzrokowe, takie jak protezy siatkówki (np. systemy Argus II) czy implanty nerwu wzrokowego. Są one przeznaczone dla osób z pewnymi rodzajami ślepoty, np. spowodowanej dziedzicznymi chorobami siatkówki, takimi jak retinitis pigmentosa. Implanty te działają poprzez stymulację elektryczną komórek nerwowych w oku lub mózgu, pozwalając pacjentom na odzyskanie ograniczonego, ale znaczącego poczucia światła, kształtów czy ruchu. Protetyka wzroku to dziedzina, która stale się rozwija, oferując coraz nowe nadzieje osobom zmagającym się z utratą wzroku, poprawiając ich samodzielność i komfort życia.