„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i przysporzyć wielu zmartwień. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, podczas gdy inne mogą być odpowiedzialne za zmiany w obrębie błon śluzowych, a nawet rozwój nowotworów.
Wirus HPV przenosi się poprzez bezpośredni kontakt z zakażoną skórą lub błonami śluzowymi. Może to nastąpić podczas podania ręki, dzielenia się przedmiotami osobistego użytku, a nawet poprzez kontakt ze skażonymi powierzchniami, takimi jak podłogi w publicznych prysznicach, basenach czy siłowniach. Okres inkubacji wirusa może być długi, od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba zarażona może nie zdawać sobie sprawy z obecności wirusa przez długi czas, jednocześnie rozsiewając go wokół. Skóra uszkodzona, na przykład przez drobne skaleczenia, otarcia czy macerację (rozmiękczenie skóry spowodowane długotrwałym kontaktem z wilgocią – częste np. na stopach w wyniku noszenia nieprzewiewnego obuwia), jest bardziej podatna na infekcję wirusową.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym infekcja może przebiegać bezobjawowo lub wirus może zostać zwalczony zanim dojdzie do powstania widocznych zmian. Niestety, u niektórych osób, zwłaszcza tych z osłabioną odpornością (np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, dzieci i osób starszych), wirus może łatwiej namnażać się w komórkach naskórka, prowadząc do jego nieprawidłowego wzrostu i tworzenia charakterystycznych grudek, czyli kurzajek.
Czynniki sprzyjające rozwojowi kurzajek na ciele
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia się wirusem HPV i rozwoju kurzajek. Choć sam wirus jest podstawową przyczyną, pewne warunki środowiskowe i stan fizjologiczny organizmu sprzyjają jego namnażaniu i manifestacji w postaci brodawek. Jednym z kluczowych elementów jest stan skóry. Uszkodzona bariera skórna, na przykład przez drobne skaleczenia, zadrapania, pęknięcia czy nawet ukąszenia owadów, staje się łatwiejszym punktem wejścia dla wirusa. Skóra, która jest stale narażona na wilgoć, jak na przykład stopy osób długo noszących nieoddychające obuwie, może ulec maceracji, co również sprzyja infekcji.
Osłabienie układu odpornościowego jest kolejnym istotnym czynnikiem. Osoby cierpiące na choroby przewlekłe, takie jak cukrzyca, AIDS, czy choroby autoimmunologiczne, a także osoby poddawane chemioterapii lub przyjmujące leki immunosupresyjne po przeszczepach, są bardziej podatne na infekcje wirusowe, w tym na HPV. W takich przypadkach organizm ma mniejszą zdolność do zwalczania wirusa, co ułatwia mu rozwój i manifestację w postaci brodawek. Nawet przejściowe osłabienie odporności, na przykład podczas silnego stresu, niedoboru snu czy okresu rekonwalescencji po infekcji, może zwiększyć ryzyko pojawienia się kurzajek.
Środowisko, w którym przebywamy, również ma znaczenie. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie sportowe czy wspólne prysznice, stanowią idealne siedlisko dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp, może również ułatwić przenoszenie wirusa między osobami. Ponadto, pewne nawyki, jak na przykład obgryzanie skórek wokół paznokci czy drapanie istniejących brodawek, mogą prowadzić do rozsiewania wirusa na inne części ciała.
- Uszkodzona bariera skórna (skaleczenia, zadrapania, pęknięcia).
- Długotrwałe narażenie skóry na wilgoć (maceracja).
- Osłabiony układ odpornościowy (choroby przewlekłe, leki immunosupresyjne, stres, niedobór snu).
- Kontakt z wirusem w miejscach publicznych o podwyższonej wilgotności (baseny, sauny, szatnie).
- Dzielenie się przedmiotami osobistego użytku.
- Nawyk obgryzania skórek lub drapania istniejących brodawek.
Gdzie wirus HPV zasiedla się, by wywołać kurzajki
Wirus brodawczaka ludzkiego (HPV) jest specyficznym patogenem, który preferuje infekowanie komórek naskórka, czyli najbardziej zewnętrznej warstwy skóry. Tropizm wirusa do tych komórek jest kluczowy dla zrozumienia, jak powstają kurzajki. Wirus atakuje przede wszystkim keratynocyty, czyli komórki produkujące keratynę – białko budujące naskórek, włosy i paznokcie. Po wniknięciu do naskórka, zazwyczaj przez mikrouszkodzenia, wirus integruje swój materiał genetyczny z komórkami gospodarza. Nie powoduje to natychmiastowej śmierci komórki, lecz raczej zaburza jej normalny cykl życiowy i proces różnicowania.
Namnażanie się wirusa jest ściśle powiązane z procesem dojrzewania i różnicowania się keratynocytów. Wirus wykorzystuje mechanizmy komórki gospodarza do replikacji swojego DNA. Gdy zakażone komórki wędrują w kierunku powierzchni skóry, przechodząc przez kolejne warstwy naskórka, wirus zaczyna intensywniej się namnażać. Ten proces prowadzi do nadmiernego rozrostu komórek naskórka i tworzenia charakterystycznej, szorstkiej powierzchni brodawki, którą obserwujemy jako kurzajkę. Różne typy wirusa HPV mają tendencję do infekowania różnych części ciała i powodowania odmiennych rodzajów brodawek. Niektóre typy preferują skórę dłoni i stóp, inne mogą atakować błony śluzowe.
Kluczowe jest zrozumienie, że wirus HPV może pozostawać w uśpieniu przez długi czas. Nawet jeśli dojdzie do infekcji, układ odpornościowy może skutecznie nad nią panować, zapobiegając rozwojowi widocznych zmian. Jednak w sprzyjających okolicznościach, takich jak osłabienie odporności, ponowne uszkodzenie skóry czy długotrwałe narażenie na czynniki drażniące, wirus może uaktywnić się i rozpocząć proces tworzenia kurzajek. Z tego powodu, nawet po skutecznym wyleczeniu istniejących brodawek, istnieje ryzyko nawrotu infekcji, jeśli wirus nadal obecny jest w organizmie w stanie utajonym lub dojdzie do ponownego zakażenia.
Jak wirus brodawczaka ludzkiego wywołuje nieprawidłowy wzrost skóry
Wirus brodawczaka ludzkiego (HPV) posiada unikalną zdolność do manipulowania cyklem komórkowym keratynocytów, co jest bezpośrednią przyczyną powstawania kurzajek. Po wniknięciu do komórek naskórka, wirus nie zabija ich od razu, lecz integruje swoje DNA z DNA komórki gospodarza lub utrzymuje się jako episom (kolista cząsteczka DNA poza chromosomem). Kluczowym momentem jest moment, w którym wirus zaczyna wpływać na ekspresję genów komórkowych, które kontrolują podziały i różnicowanie komórek. Wirus HPV aktywnie hamuje naturalne mechanizmy apoptozy (programowanej śmierci komórki) i proliferacji (nadmiernego podziału komórek).
Następuje wtedy niekontrolowany wzrost i namnażanie się zainfekowanych komórek. Keratynocyty, zamiast przechodzić przez normalny proces dojrzewania i złuszczania się, zaczynają tworzyć nieprawidłowe struktury. Wirus stymuluje produkcję specyficznych białek, które zaburzają komunikację międzykomórkową i kierują komórki na ścieżkę nieograniczonego wzrostu. Efektem tego jest powstanie charakterystycznej, uwypuklonej zmiany na skórze, czyli brodawki. Naskórek w miejscu infekcji staje się pogrubiony, a jego struktura ulega zniekształceniu, co nadaje kurzajce jej typowy wygląd – szorstki, nierówny, a czasem nawet z widocznymi czarnymi punktami (zakrzepłymi naczyniami krwionośnymi).
Różnorodność typów wirusa HPV wpływa na to, w jakich lokalizacjach skóry i w jaki sposób wirus będzie się manifestował. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych (verruca vulgaris) lub podeszwowych (verruca plantaris). Inne typy mogą atakować skórę twarzy i okolic intymnych, wywołując brodawki płaskie (verruca plana) lub kłykciny kończyste. Zrozumienie mechanizmu działania wirusa pozwala na lepsze zrozumienie, dlaczego niektóre osoby są bardziej podatne na infekcje, a także dlaczego tradycyjne metody leczenia, które usuwają widoczną zmianę, nie zawsze eliminują wirusa z organizmu, co może prowadzić do nawrotów.
Jak przenieść się może wirus brodawczaka na inne części ciała
Przeniesienie wirusa brodawczaka ludzkiego (HPV) na inne części ciała, znane jako autoinokulacja, jest częstym zjawiskiem i stanowi jedną z przyczyn rozprzestrzeniania się kurzajek na własnej skórze. Dzieje się tak przede wszystkim poprzez bezpośredni kontakt. Kiedy osoba z kurzajką dotyka zmiany, a następnie dotyka innej części swojej skóry, wirus może zostać przeniesiony. Jest to szczególnie łatwe, gdy skóra w nowym miejscu jest uszkodzona lub osłabiona, co ułatwia wirusowi wniknięcie. Na przykład, drapanie istniejącej brodawki na dłoni, a następnie dotknięcie nią twarzy, może prowadzić do powstania nowych zmian.
Narzędzia używane do pielęgnacji ciała również mogą stać się wektorem wirusa. Jeśli używamy pilniczka do paznokci, pumeksu, czy nawet maszynki do golenia na obszarze skóry objętym kurzajką, a następnie na zdrowej skórze, możemy nieświadomie przenieść wirusa. Szczególnie narażone są osoby, które mają tendencję do obgryzania skórek wokół paznokci lub skubania zadrapanych miejsc. Każde takie uszkodzenie naskórka otwiera drogę dla wirusa. Dzieci, bawiąc się i często dotykając różnych powierzchni, a następnie własnej skóry, są szczególnie podatne na autoinokulację. Również miejsca, gdzie skóra jest cieńsza i bardziej wrażliwa, jak okolice oczu czy błony śluzowe, mogą łatwiej ulec zakażeniu.
Wilgotne środowisko sprzyja zarówno przetrwaniu wirusa na powierzchniach, jak i jego aktywności. Dlatego też po kąpieli czy prysznicu, gdy skóra jest rozmiękczona, może być bardziej podatna na infekcję. Przykładowo, jeśli osoba z kurzajkami na stopach korzysta ze wspólnej łazienki i nie osusza dokładnie skóry, wirus może łatwiej przetrwać na powierzchniach i zainfekować inne obszary ciała, jeśli dojdzie do kontaktu. Ważne jest, aby po każdym kontakcie z kurzajką umyć ręce, a narzędzia do pielęgnacji skóry dezynfekować lub używać ich wyłącznie do jednego celu, aby zapobiec dalszemu rozprzestrzenianiu się infekcji.
- Bezpośredni kontakt skóry ze skórą.
- Drapanie lub dotykanie istniejących brodawek.
- Używanie wspólnych narzędzi do pielęgnacji skóry (pilniki, pumeksy).
- Golenie się w miejscach z obecnymi kurzajkami.
- Obgryzanie skórek wokół paznokci.
- Kontakt z wilgotną skórą po kąpieli.
Jak odróżnić kurzajkę od innych zmian skórnych na ciele
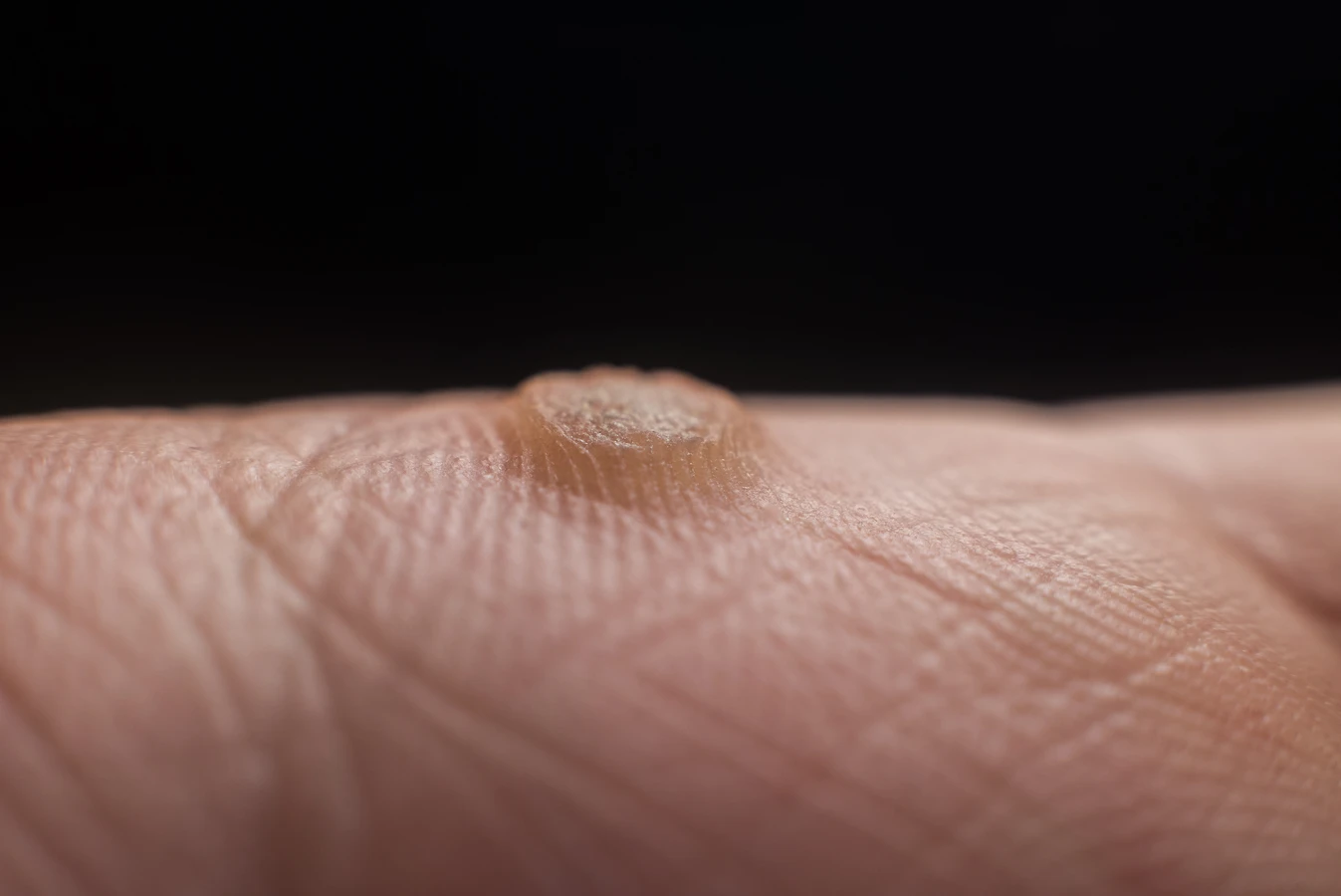
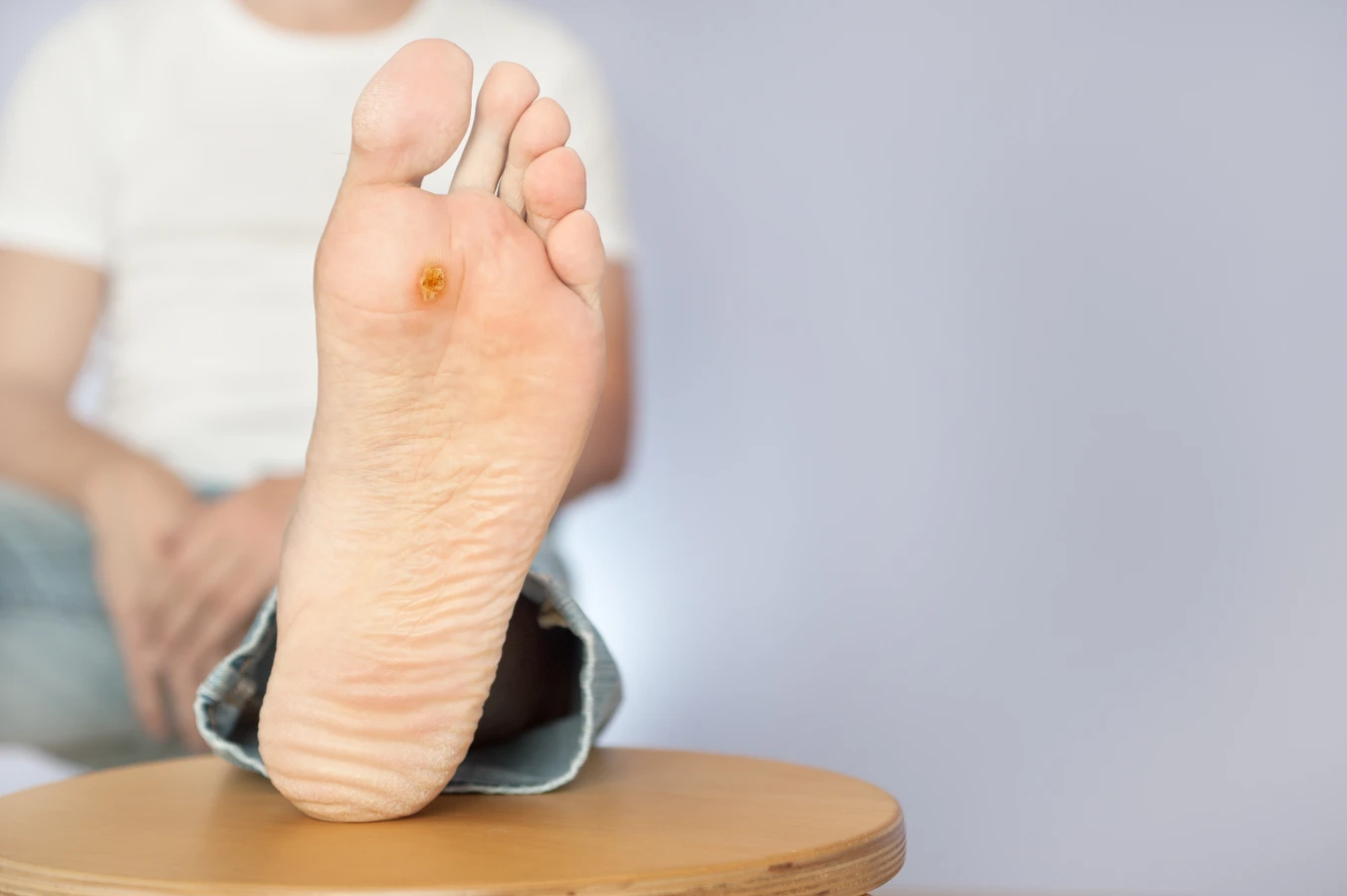
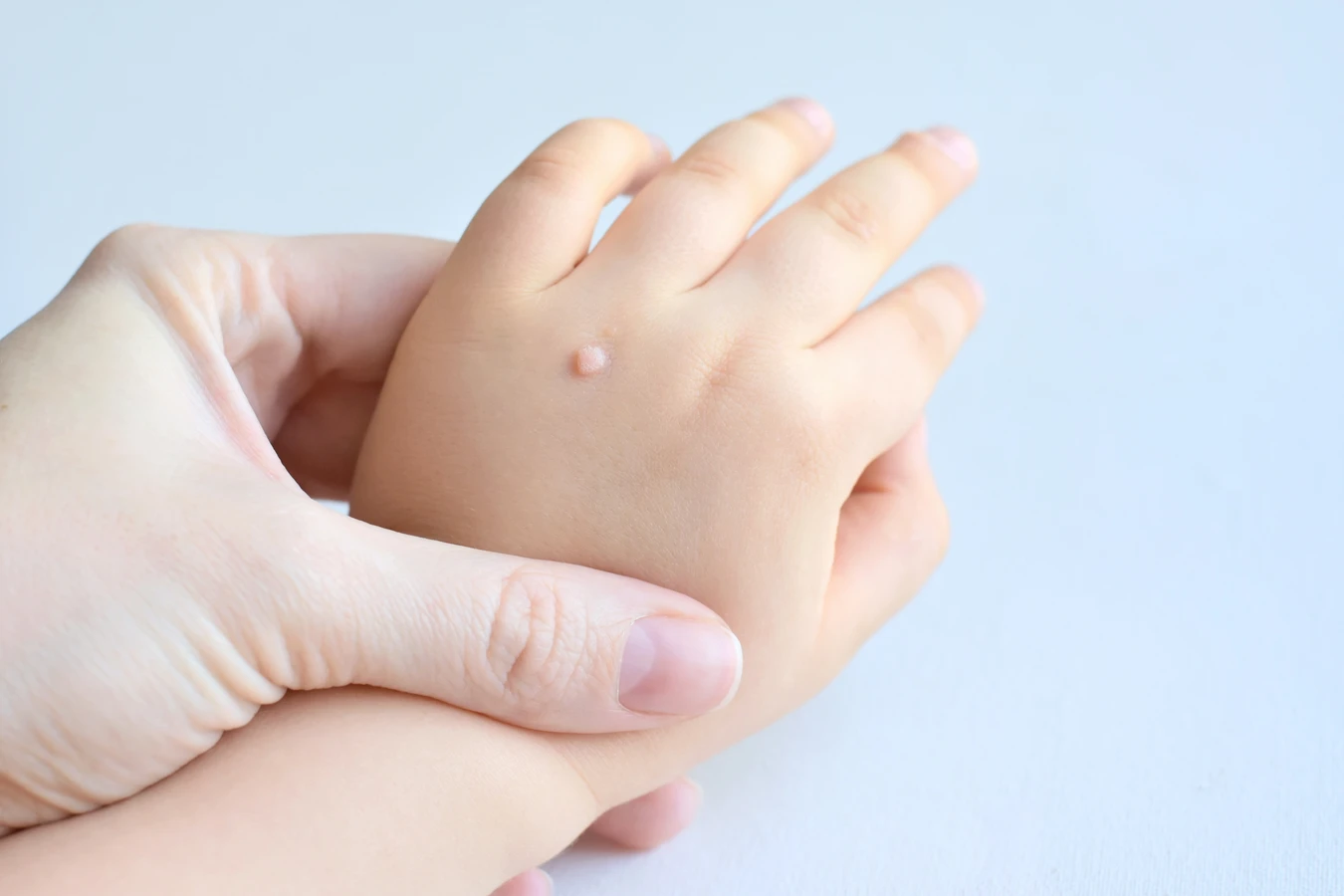
Rozpoznanie kurzajki i odróżnienie jej od innych zmian skórnych jest kluczowe dla właściwego leczenia i uniknięcia niepotrzebnego niepokoju. Kurzajki zazwyczaj przybierają postać twardych, szorstkich grudek o nieregularnej powierzchni. Mogą być pojedyncze lub tworzyć skupiska. Ich kolor waha się od cielistego, przez szary, aż po brązowy. Charakterystycznym objawem, szczególnie w przypadku brodawek na stopach, jest obecność drobnych, czarnych punktów, które są skutkiem zakrzepnięcia drobnych naczyń krwionośnych w obrębie brodawki. W dotyku kurzajki są zazwyczaj twarde i mogą być bolesne przy ucisku, zwłaszcza te zlokalizowane na podeszwach stóp, gdzie są spłaszczane przez ciężar ciała.
Istnieje wiele innych zmian skórnych, które mogą przypominać kurzajki, dlatego ważne jest, aby wiedzieć, czym się różnią. Brodawki łojotokowe (starze) to łagodne zmiany, które często pojawiają się u osób starszych. Mają one zazwyczaj bardziej ziarnistą, „przyklejoną” do skóry powierzchnię i mogą być czarne, brązowe lub beżowe. Nie są one wywołane przez wirus HPV. Modzele i odciski, które również często występują na stopach, są wynikiem nadmiernego nacisku i tarcia, a nie infekcji wirusowej. Mają one zazwyczaj gładką, twardą powierzchnię i tworzą się w miejscach narażonych na ucisk. W przeciwieństwie do kurzajek, nie są one wywołane przez wirusa i często można je usunąć przez odpowiednie obuwie i wytarcie.
Należy również odróżnić kurzajki od zmian o potencjalnie złośliwym charakterze, takich jak niektóre rodzaje raka skóry. Zmiany podejrzane o złośliwość często charakteryzują się nieregularnymi brzegami, nierównomiernym zabarwieniem, szybkim wzrostem, krwawieniem lub obecnością owrzodzeń. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza jest kluczowa, aby zapewnić odpowiednie leczenie i wykluczyć poważniejsze schorzenia. Lekarz może na podstawie oględzin, a w razie potrzeby dodatkowych badań, postawić trafną diagnozę.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest łagodna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Przede wszystkim, jeśli kurzajka jest zlokalizowana w miejscu, które utrudnia normalne funkcjonowanie, na przykład na podeszwie stopy, powodując ból przy chodzeniu, lub na twarzy, gdzie stanowi problem kosmetyczny, warto zasięgnąć porady specjalisty. Lekarz dermatolog może zaproponować bardziej skuteczne metody leczenia, takie jak krioterapię (zamrażanie), elektrokoagulację (wypalanie prądem) czy leczenie laserowe, które są często bardziej efektywne od domowych sposobów.
Szczególną ostrożność należy zachować w przypadku pojawienia się zmian, które nie przypominają typowych kurzajek. Jeśli zmiana szybko rośnie, zmienia kolor, krwawi, swędzi, boli lub ma nieregularne brzegi, może to być sygnał ostrzegawczy świadczący o innym schorzeniu, w tym o nowotworze skóry. W takich przypadkach natychmiastowa konsultacja z lekarzem jest niezbędna do postawienia prawidłowej diagnozy i wdrożenia odpowiedniego leczenia. Dotyczy to zwłaszcza osób z grupy podwyższonego ryzyka, np. osób z licznymi znamionami, jasną karnacją, czy historią chorób nowotworowych w rodzinie.
Konsultacja lekarska jest również zalecana dla osób z osłabionym układem odpornościowym, takich jak pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy poddawane chemioterapii. U tych pacjentów infekcje wirusowe, w tym HPV, mogą przebiegać atypowo i być trudniejsze do leczenia. Ponadto, jeśli kurzajki nawracają mimo stosowania różnych metod leczenia, lub jeśli występują w dużej liczbie, warto skonsultować się z lekarzem, aby ustalić przyczynę i dobrać optymalną strategię terapeutyczną. Lekarz może również doradzić w kwestii zapobiegania dalszemu rozprzestrzenianiu się wirusa i nawrotom.
„`