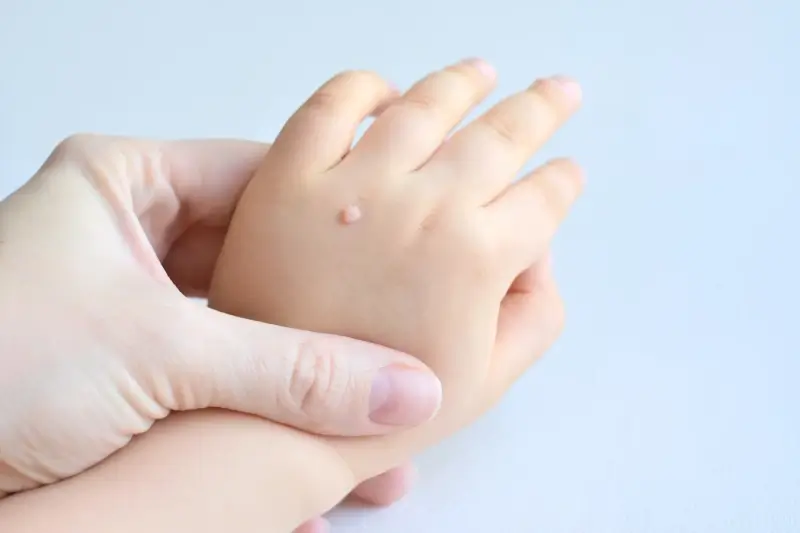
Kurzajki, powszechnie znane jako brodawki, są zjawiskiem dotykającym ludzi w każdym wieku. Choć często postrzegane jako niegroźne zmiany skórne, ich powstawanie ma konkretną, biologiczną przyczynę. Kluczem do zrozumienia, z czego robią się kurzajki, jest poznanie roli wirusów brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Te mikroskopijne organizmy są głównym sprawcą powstawania kurzajek. Istnieje ponad 100 różnych typów wirusa HPV, a każdy z nich może wywoływać specyficzne rodzaje brodawek w różnych częściach ciała. Niektóre typy wirusa są odpowiedzialne za brodawki na dłoniach i stopach, inne za te pojawiające się na narządach płciowych (tzw. kłykciny kończyste), a jeszcze inne mogą mieć związek z rozwojem nowotworów. Zrozumienie tego wirusowego pochodzenia jest fundamentalne dla właściwego podejścia do profilaktyki i leczenia.
Wirus HPV przenosi się drogą bezpośredniego kontaktu ze skórą osoby zakażonej lub poprzez pośredni kontakt z zakażonymi powierzchniami. Środowiskiem, w którym wirus czuje się szczególnie dobrze i łatwo się rozprzestrzenia, są miejsca wilgotne i ciepłe, takie jak baseny, szatnie, sauny czy siłownie. Dlatego też osoby często korzystające z takich miejsc są bardziej narażone na infekcję. Należy pamiętać, że kontakt z wirusem nie zawsze prowadzi do pojawienia się kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć infekcję zanim wirus zdąży wywołać widoczne zmiany skórne.
Główny winowajca: ludzki wirus brodawczaka czyli HPV
Gdy mówimy o tym, z czego robią się kurzajki, nie można pominąć kluczowego czynnika – ludzkiego wirusa brodawczaka, czyli HPV. Jest to grupa wirusów należąca do rodziny Papillomaviridae. Te niezwykle powszechne patogeny atakują komórki naskórka, powodując ich niekontrolowany wzrost i proliferację, co manifestuje się jako charakterystyczna brodawka. Wirus ten jest niezwykle podstępny, ponieważ może pozostawać w stanie uśpienia przez długi czas, nie dając żadnych objawów, a następnie aktywować się pod wpływem sprzyjających okoliczności.
Warto podkreślić, że nie każdy kontakt z wirusem HPV oznacza pewność pojawienia się kurzajki. Kluczową rolę odgrywa tutaj stan naszego układu odpornościowego. Silny i sprawnie działający system immunologiczny jest w stanie wykryć i zwalczyć wirusa, zanim ten zdąży zainfekować komórki skóry na tyle, by wywołać widoczne zmiany. Osłabienie odporności, spowodowane stresem, niedoborem snu, chorobą czy innymi czynnikami, może ułatwić wirusowi zadanie i doprowadzić do rozwoju kurzajek. To właśnie dlatego niektóre osoby są bardziej podatne na infekcje HPV niż inne.
Różnorodność typów wirusa HPV jest imponująca i stanowi odpowiedź na pytanie, dlaczego kurzajki mogą wyglądać tak odmiennie. Niektóre typy wirusa mają predyspozycje do infekowania skóry dłoni i stóp, prowadząc do powstania typowych brodawek zwykłych czy brodawek podeszwowych. Inne typy skupiają się na błonach śluzowych, wywołując kłykciny kończyste, które są przenoszone drogą płciową. Jeszcze inne, choć rzadziej, mogą przyczyniać się do rozwoju zmian przednowotworowych i nowotworów, zwłaszcza w obrębie szyjki macicy, odbytu czy gardła. Zrozumienie tej specyfiki jest kluczowe dla właściwego rozpoznania i leczenia.
W jaki sposób dochodzi do zakażenia wirusem brodawczaka ludzkiego?
Zrozumienie drogi przenoszenia się wirusa brodawczaka ludzkiego jest kluczowe dla odpowiedzi na pytanie, z czego robią się kurzajki. Zakażenie HPV następuje głównie poprzez bezpośredni kontakt z zainfekowaną skórą lub błonami śluzowymi. Oznacza to, że wystarczy dotknąć kurzajki u innej osoby, aby potencjalnie przenieść wirusa na własną skórę. Ryzyko wzrasta, gdy skóra jest uszkodzona – na przykład przez skaleczenia, zadrapania czy otarcia. Wirus łatwiej wnika w naskórek przez te niewielkie przerwy.
Poza bezpośrednim kontaktem, istotną rolę odgrywa również kontakt pośredni. Wirus HPV może przetrwać na różnych powierzchniach przez pewien czas, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego tak często do zakażeń dochodzi w miejscach publicznych, takich jak baseny, sauny, łaźnie, siłownie, a także w szatniach czy pod prysznicami. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku z osobą zakażoną również stwarza ryzyko transmisji wirusa. Warto mieć świadomość, że nawet niewidoczne gołym okiem ślady wirusa na powierzchni mogą stanowić źródło infekcji.
Szczególną uwagę należy zwrócić na samoinfekcję, czyli przenoszenie wirusa z jednej części ciała na inną u tej samej osoby. Jeśli ktoś ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne obszary skóry, na przykład podczas drapania się lub dotykania innych części ciała. To może prowadzić do pojawienia się nowych brodawek w różnych miejscach. W przypadku dzieci, które często bawią się na podłodze i mają kontakt z różnymi powierzchniami, ryzyko rozprzestrzeniania się wirusa jest zwiększone, zwłaszcza jeśli w otoczeniu znajduje się osoba z kurzajkami.
Warto również wspomnieć o czynnikach zwiększających podatność na zakażenie. Jak już było wspomniane, osłabiony układ odpornościowy stanowi główny czynnik ryzyka. Długotrwały stres, niedostateczna ilość snu, niewłaściwa dieta, a także niektóre choroby przewlekłe mogą osłabić naszą naturalną obronę przed wirusami. Dodatkowo, pewne grupy zawodowe, które mają częsty kontakt z wodą (np. pracownicy gastronomii, fryzjerzy) lub są narażone na mikrourazy skóry, mogą być bardziej podatne na infekcje HPV. Zrozumienie wszystkich tych dróg transmisji pozwala na świadome unikanie ryzyka.
Czynniki sprzyjające rozwojowi brodawek skórnych u ludzi
Poza samym faktem kontaktu z wirusem HPV, istnieje szereg czynników, które znacząco zwiększają prawdopodobieństwo rozwoju widocznych kurzajek. Kiedy zastanawiamy się, z czego robią się kurzajki, nie można zapominać o roli naszego organizmu i jego reakcji na infekcję. Przede wszystkim, jak już wielokrotnie podkreślano, kluczowe znaczenie ma kondycja układu odpornościowego. Osoby z osłabioną odpornością, niezależnie od przyczyny – czy to choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych po przeszczepach, zakażenie wirusem HIV, czy nawet chwilowe osłabienie spowodowane stresem lub przemęczeniem – są znacznie bardziej narażone na rozwój brodawek.
Kolejnym ważnym aspektem jest stan skóry. Zdrowa, nieuszkodzona bariera naskórkowa stanowi skuteczną ochronę przed wirusami. Jednak wszelkie uszkodzenia, takie jak drobne skaleczenia, otarcia, pęknięcia skóry (szczególnie na stopach w okresie zimowym), ukąszenia owadów czy nawet zadrapania, otwierają drogę dla wirusa HPV. Wirus wykorzystuje te mikrourazy jako punkt wejścia do głębszych warstw skóry, gdzie może rozpocząć swoją replikację i wywołać zmiany.
Wilgotne i ciepłe środowisko, sprzyjające namnażaniu się wirusów, również odgrywa istotną rolę. Dlatego też osoby, które często mają mokre dłonie lub stopy, na przykład pracownicy gastronomii, osoby pływające, czy po prostu w wyniku nadmiernej potliwości, są bardziej narażone. Wirus HPV doskonale czuje się w takich warunkach, co ułatwia mu infekowanie i rozwój brodawek. Dlatego tak ważne jest dbanie o suchość skóry, szczególnie w miejscach, które są często narażone na wilgoć.
Warto również zwrócić uwagę na czynniki mechaniczne. Ciągłe drażnienie skóry, na przykład przez ocieranie się butów o skórę stóp, może prowadzić do powstawania mikrourazów, które ułatwiają wirusowi wniknięcie. Podobnie, obgryzanie paznokci czy skórek wokół nich, może prowadzić do przenoszenia wirusa z ust na dłonie i odwrotnie, sprzyjając powstawaniu brodawek w tych okolicach.
Istotnym czynnikiem, zwłaszcza w kontekście brodawek na stopach, jest noszenie obuwia. W miejscach publicznych, takich jak baseny czy siłownie, brak odpowiedniego obuwia ochronnego (np. klapek) znacząco zwiększa ryzyko zakażenia. Wirus HPV lubi takie środowiska, a brak ochrony może prowadzić do szybkiego przeniesienia się patogenu na skórę.
Różne rodzaje kurzajek i ich specyficzne przyczyny
Gdy rozważamy, z czego robią się kurzajki, warto zdawać sobie sprawę, że nie wszystkie brodawki są takie same. Różnorodność ta wynika głównie z tego, który specyficzny typ wirusa HPV jest odpowiedzialny za infekcję oraz jaką lokalizację na ciele zaatakował. Każdy typ wirusa ma swoje preferencje i może prowadzić do powstania odmiennych morfologicznie zmian skórnych.
Najczęściej spotykanym rodzajem są brodawki zwykłe, znane powszechnie jako kurzajki. Zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Mają twardą, nierówną powierzchnię, często przypominającą kalafior. Są one wywoływane przez wirusy HPV typu 1, 2, 4 i 7.
Innym powszechnym typem są brodawki podeszwowe, które lokalizują się na podeszwach stóp. Mogą być bardzo bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Często są pokryte zrogowaciałą warstwą skóry, która utrudnia rozpoznanie. Mogą występować pojedynczo lub w skupiskach, tworząc tzw. mozaikowe brodawki. Za ich powstawanie odpowiadają głównie wirusy HPV typu 1 i 2.
Brodawki płaskie to kolejny rodzaj, który charakteryzuje się gładką, lekko wyniesioną powierzchnią i płaskim wierzchołkiem. Mogą mieć kolor skóry, brązowy lub szarawy. Często pojawiają się na twarzy, szyi, dłoniach i kolanach, szczególnie u dzieci i młodzieży. Ich powstawanie związane jest z wirusami HPV typu 3 i 10.
Brodawki nitkowate, nazywane również palczastymi, są cienkie, wydłużone i często pojawiają się w okolicach ust, nosa, powiek lub szyi. Mogą być łatwo przenoszone przez dotyk. Wywołują je zazwyczaj wirusy HPV typu 2.
Wreszcie, choć nie są to typowe kurzajki w potocznym rozumieniu, należy wspomnieć o kłykcinach kończystych, które są przenoszone drogą płciową i lokalizują się w okolicach narządów płciowych i odbytu. Są one wywoływane przez specyficzne typy wirusa HPV, głównie 6 i 11, i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Zrozumienie tej specyfiki jest kluczowe. Choć wszystkie te zmiany są wywoływane przez wirusy HPV, ich wygląd, lokalizacja i sposób leczenia mogą się znacznie różnić. Właściwa diagnoza postawiona przez lekarza pozwala na dobranie najskuteczniejszej metody terapii, dostosowanej do konkretnego rodzaju brodawki i indywidualnych potrzeb pacjenta.
Jak można zapobiegać powstawaniu kurzajek na skórze?
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, istnieją skuteczne sposoby, aby znacząco zminimalizować szanse na rozwój kurzajek. Kluczowe jest przestrzeganie podstawowych zasad higieny oraz świadomość potencjalnych źródeł infekcji. Kiedy myślimy o tym, z czego robią się kurzajki, profilaktyka jest równie ważna, co samo leczenie.
Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, jest kluczowe. Należy unikać dotykania niepokrytych skórą dłoni powierzchni w miejscach o podwyższonym ryzyku, takich jak baseny, siłownie czy toalety publiczne. W takich miejscach zawsze warto nosić ze sobą żel antybakteryjny.
Szczególną uwagę należy zwrócić na miejsca publiczne, takie jak baseny, sauny, szatnie czy prysznice. W tych wilgotnych i ciepłych środowiskach wirus HPV świetnie się rozwija. Zawsze należy nosić ze sobą i używać własne klapki lub obuwie ochronne. Nie należy dzielić się ręcznikami, gąbkami ani innymi przedmiotami higieny osobistej.
Ważne jest również, aby chronić swoją skórę przed uszkodzeniami. Drobne skaleczenia, otarcia czy zadrapania mogą stanowić bramę dla wirusa. Dlatego po skaleczeniu należy je natychmiast zdezynfekować i zabezpieczyć plastrem. Szczególną troską należy otoczyć skórę stóp, która jest narażona na pękanie w okresie zimowym. Regularne stosowanie kremów nawilżających pomaga utrzymać skórę w dobrej kondycji.
W przypadku posiadania już istniejących kurzajek, należy unikać ich drapania, skubania czy wycinania. Takie działania mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała (samoinfekcja) lub do zakażenia innych osób. Zmiany skórne powinny być leczone pod kontrolą lekarza.
Warto również pamiętać o wzmacnianiu ogólnej odporności organizmu. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie nadmiernego stresu, to czynniki, które pomagają naszemu układowi odpornościowemu skuteczniej zwalczać infekcje, w tym te wywoływane przez wirus HPV.
Dla osób szczególnie narażonych, na przykład tych, które często chorują lub mają kontakt z osobami zakażonymi, istnieją również szczepionki przeciwko HPV, które chronią przed najbardziej onkogennymi i powszechnymi typami wirusa. Choć szczepienia te są przede wszystkim ukierunkowane na zapobieganie nowotworom, mogą również zmniejszać ryzyko rozwoju niektórych rodzajów brodawek.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek?
Chociaż kurzajki są powszechnym i zazwyczaj niegroźnym problemem, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Zrozumienie, z czego robią się kurzajki, to pierwszy krok, ale wiedza o tym, kiedy szukać profesjonalnej pomocy, jest równie istotna dla naszego zdrowia. Jeśli brodawki są liczne, szybko się rozprzestrzeniają, są bolesne, krwawią lub w inny sposób niepokojące, nie należy zwlekać z wizytą u lekarza pierwszego kontaktu lub dermatologa.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w nietypowych miejscach lub mające nietypowy wygląd. Jeśli zmiana skórna szybko zmienia swoje cechy, rośnie, zmienia kolor, boli lub krwawi bez powodu, może to być sygnał, że nie jest to zwykła brodawka, lecz coś poważniejszego, co wymaga dokładnej diagnostyki. Lekarz będzie w stanie ocenić charakter zmiany i w razie potrzeby skierować na dalsze badania.
Osoby cierpiące na choroby osłabiające układ odpornościowy, takie jak cukrzyca, HIV/AIDS, czy osoby przyjmujące leki immunosupresyjne, powinny konsultować się z lekarzem przy pierwszych objawach pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, co może prowadzić do rozprzestrzeniania się brodawek i potencjalnych powikłań. W ich przypadku szybsze i bardziej zdecydowane działanie jest kluczowe.
Jeśli kurzajki pojawiają się w okolicach intymnych lub odbytu, konieczna jest wizyta u lekarza. Brodawki w tych miejscach mogą być związane z innymi typami wirusa HPV, które mają potencjał rozwoju nowotworów, a także mogą być przenoszone drogą płciową. Wczesna diagnoza i odpowiednie leczenie są w tym przypadku niezwykle ważne dla zdrowia seksualnego i ogólnego.
Nie należy zapominać o dzieciach. Choć kurzajki są częste u najmłodszych, jeśli zmiany są bardzo rozległe, bolesne, utrudniają codzienne funkcjonowanie lub nie reagują na domowe metody leczenia, warto skonsultować się z pediatrą lub dermatologiem dziecięcym. Lekarz pomoże dobrać najbezpieczniejsze i najskuteczniejsze metody terapeutyczne.
Wreszcie, jeśli domowe sposoby leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach lub miesiącach, a zmiany nadal są obecne, należy zasięgnąć porady specjalisty. Lekarz może zaproponować inne, bardziej zaawansowane metody terapii, takie jak krioterapia, elektrokoagulacja, laseroterapia czy leczenie farmakologiczne, które mogą być skuteczniejsze w trudniejszych przypadkach.