Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te niepozorne narośla mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach i stopach. Zrozumienie przyczyn ich powstawania, dróg przenoszenia oraz sposobów identyfikacji jest kluczowe dla skutecznego zapobiegania i leczenia.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle rozpowszechniony. Istnieje ponad sto jego typów, z których każdy może wywołać specyficzny rodzaj brodawki. Niektóre typy HPV są łagodne i powodują jedynie nieestetyczne zmiany skórne, podczas gdy inne, szczególnie te przenoszone drogą płciową, mogą zwiększać ryzyko rozwoju nowotworów. Warto podkreślić, że wirus ten potrafi przetrwać w środowisku zewnętrznym przez długi czas, co ułatwia jego transmisję.
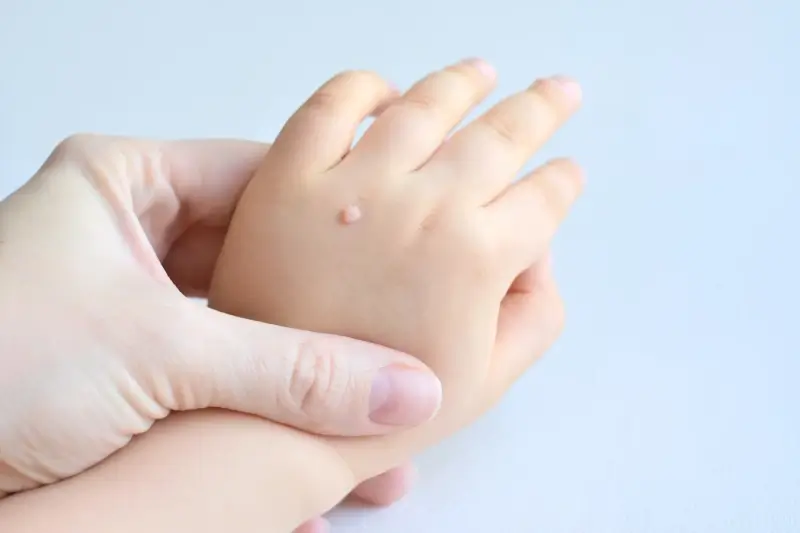
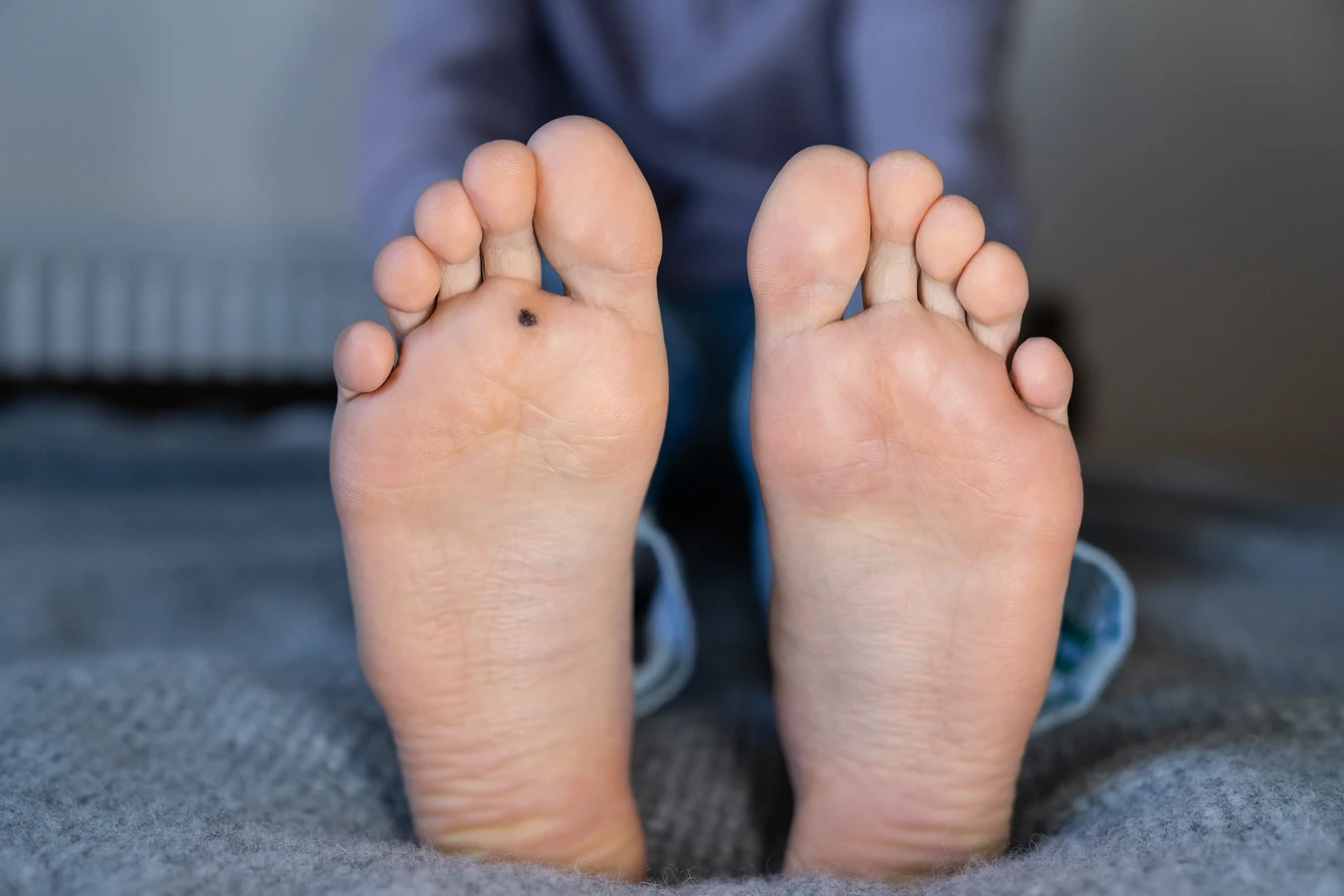
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Charakteryzuje się ona szorstką, nierówną powierzchnią, często z drobnymi czarnymi punkcikami widocznymi w jej wnętrzu. Mogą mieć różny kształt i wielkość, od niewielkich, płaskich grudek po większe, guzkowate wyrostki. Lokalizacja również może sugerować pochodzenie wirusowe – brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być bolesne podczas chodzenia ze względu na nacisk wywierany przez wagę ciała. Z kolei kurzajki na dłoniach i palcach są łatwo zauważalne i mogą stanowić źródło dyskomfortu lub kompleksów.
Zrozumienie mechanizmu powstawania kurzajek i ich przenoszenia
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, zadrapania czy otarcia. Po wniknięciu do komórek naskórka, HPV namnaża się, prowadząc do nieprawidłowego wzrostu komórek i w konsekwencji do powstania widocznej brodawki. Okres inkubacji, czyli czas od zakażenia do pojawienia się kurzajki, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy.
Wirus HPV jest wysoce zakaźny i może przenosić się na kilka sposobów. Bezpośredni kontakt skóra do skóry jest najczęstszą drogą transmisji. Obejmuje to podanie ręki osobie zakażonej, kontakt podczas uprawiania sportów kontaktowych czy też przypadkowe dotknięcie zainfekowanej powierzchni. Miejsca publiczne, takie jak baseny, sauny, siłownie czy szatnie, stwarzają idealne warunki do rozprzestrzeniania się wirusa, ponieważ wilgotne i ciepłe środowisko sprzyja jego przetrwaniu. Dlatego też podczas korzystania z takich miejsc warto stosować się do zasad higieny, na przykład nosząc klapki.
Równie częstym sposobem przenoszenia jest kontakt pośredni. Polega on na dotknięciu przedmiotów, które miały kontakt z wirusem. Mogą to być ręczniki, pościel, ubrania, a nawet powierzchnie w łazience czy toalecie. Dzielenie się osobistymi przedmiotami z osobą zakażoną znacznie zwiększa ryzyko infekcji. Należy również pamiętać, że kurzajki mogą przenosić się z jednej części ciała na inną u tej samej osoby. Na przykład, jeśli osoba dotknie istniejącej kurzajki na dłoni, a następnie dotknie innego miejsca na skórze, może tam dojść do zakażenia.
Ważnym czynnikiem wpływającym na podatność do zakażenia wirusem HPV jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub zakażone wirusem HIV, są bardziej narażone na rozwój brodawek i trudniejsze ich leczenie. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa, zapobiegając jego namnażaniu i rozwojowi zmian skórnych.
Główne czynniki sprzyjające powstawaniu kurzajek na skórze
Uszkodzenia skóry odgrywają fundamentalną rolę w procesie infekcji. Drobne skaleczenia, zadrapania, pęknięcia naskórka, a nawet ukąszenia owadów stanowią otwartą bramę dla wirusa. Dlatego osoby wykonujące prace fizyczne, narażone na urazy skóry, lub osoby z problemami dermatologicznymi, takimi jak egzema czy łuszczyca, które prowadzą do naruszenia ciągłości naskórka, powinny szczególnie dbać o higienę i ochronę skóry.
Czynniki środowiskowe również mają znaczenie. Jak wspomniano wcześniej, wilgotne i ciepłe środowiska, takie jak szatnie, baseny czy prysznice publiczne, są idealnymi miejscami do rozwoju i transmisji wirusa HPV. Noszenie nieprzepuszczalnego obuwia, które powoduje nadmierne pocenie się stóp, może dodatkowo sprzyjać powstawaniu kurzajek na stopach.
- Osłabiona odporność organizmu: Osoby z obniżoną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, lub zmagające się z chorobami przewlekłymi, są bardziej podatne na infekcje wirusowe, w tym HPV.
- Uszkodzenia skóry: Nawet najmniejsze ranki, otarcia czy pęknięcia naskórka mogą stanowić drogę wejścia dla wirusa brodawczaka ludzkiego.
- Wilgotne środowisko: Długotrwałe narażenie skóry na wilgoć, na przykład podczas korzystania z basenów, saun czy w wyniku nadmiernego pocenia się, osłabia barierę ochronną naskórka.
- Kontakt z wirusem: Bezpośredni lub pośredni kontakt z osobą zakażoną wirusem HPV, a także z zainfekowanymi przedmiotami lub powierzchniami, jest podstawową przyczyną transmisji.
- Niewłaściwa higena: Brak dbałości o higienę osobistą, zwłaszcza w miejscach publicznych, zwiększa ryzyko zakażenia.
Warto również wspomnieć o roli czynników genetycznych, chociaż nie są one tak powszechne. Niektórzy ludzie mogą być genetycznie predysponowani do łatwiejszego ulegania infekcjom wirusowym lub mieć skórę, która jest bardziej podatna na rozwój brodawek.
Gdzie najczęściej pojawiają się kurzajki i jakie mogą mieć formy
Kurzajki mogą pojawić się na każdej części ciała, jednak ich lokalizacja często zależy od typu wirusa HPV, który je wywołał, oraz od sposobu, w jaki doszło do zakażenia. Najczęściej spotykane są zmiany skórne na dłoniach i stopach, które są najbardziej narażone na kontakt z wirusem w życiu codziennym. Na dłoniach mogą przybierać formę niewielkich, twardych grudek, często z drobnymi, czarnymi punktami w środku, które są widocznymi zakończeniami naczyń krwionośnych. Mogą występować pojedynczo lub tworzyć grupy, co utrudnia ich leczenie.
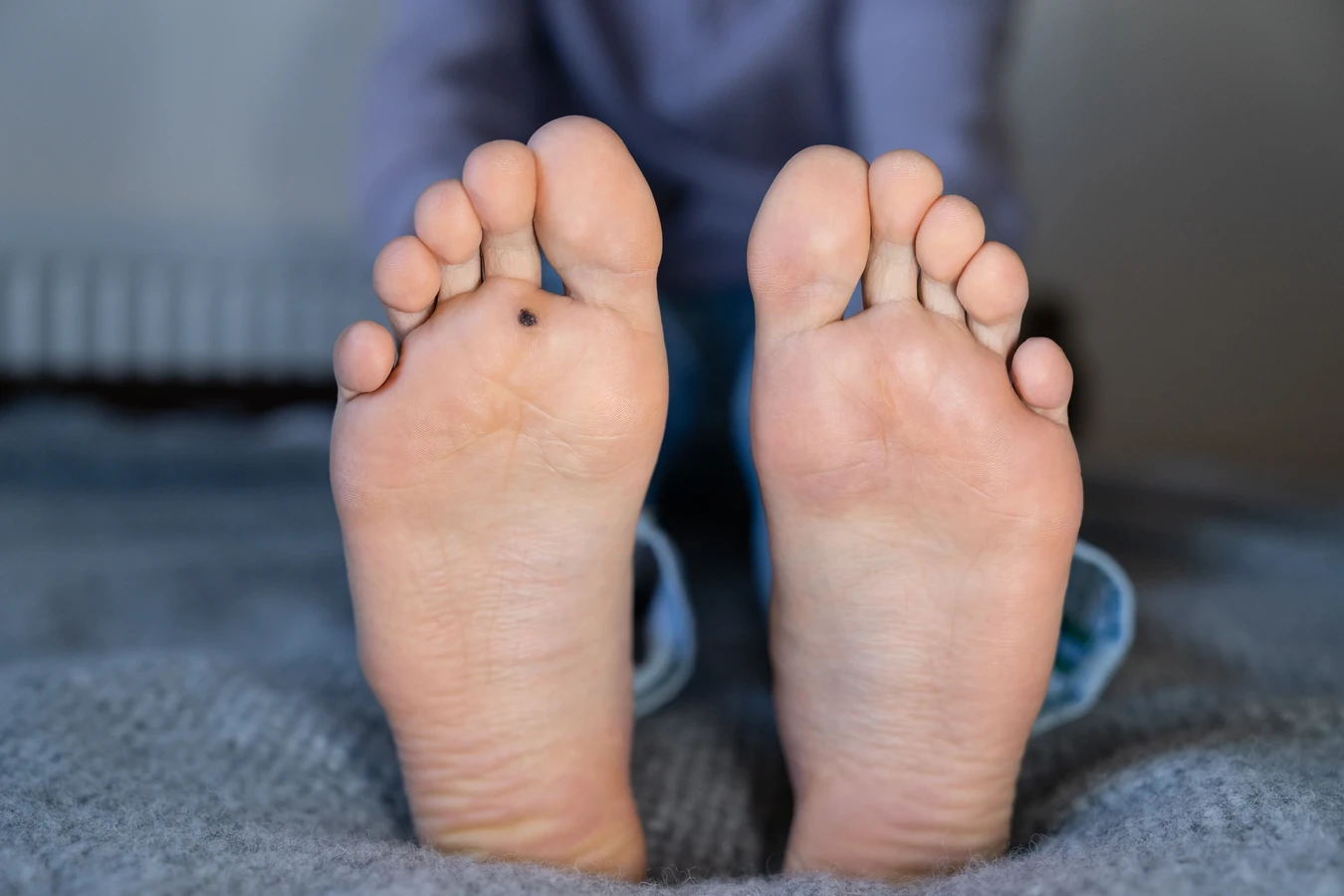
Szczególnym rodzajem są kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Zazwyczaj rosną w głąb skóry, pod wpływem nacisku podczas chodzenia, co może powodować ból i dyskomfort. Często są pokryte zrogowaciałym naskórkiem, co sprawia, że trudno je odróżnić od odcisków czy modzeli. Ich charakterystyczna cecha to przerywana linia granic, w przeciwieństwie do odcisków, które mają gładką powierzchnię.
Inne lokalizacje obejmują palce u rąk i nóg, okolice paznokci (gdzie mogą być bolesne i trudne do usunięcia), a także łokcie i kolana, szczególnie u dzieci, które często drapią te miejsca. Na twarzy kurzajki mogą być bardziej widoczne i stanowić problem estetyczny, często pojawiając się w okolicach ust, nosa lub na czole. Mogą mieć formę drobnych, płaskich grudek, nieco jaśniejszych lub ciemniejszych od otaczającej skóry.
Warto również wspomnieć o kurzajkach narządów płciowych, które są przenoszone drogą płciową i wymagają specjalistycznego podejścia. Są one wywoływane przez inne typy wirusa HPV i mają charakterystyczny, kłykciowaty wygląd, przypominający kalafior. Ich lokalizacja jest ściśle związana z drogą przeniesienia wirusa.
- Dłonie i palce: Najczęstsza lokalizacja, gdzie pojawiają się brodawki zwykłe, często szorstkie w dotyku.
- Stopy (kurzajki podeszwowe): Rośnie w głąb skóry, powodując ból przy chodzeniu, często z widocznymi czarnymi kropkami.
- Łokcie i kolana: Typowe dla dzieci, wynikające z otarć i kontaktu z wirusem.
- Twarz: Mogą przyjmować postać płaskich grudek, często w okolicy ust i nosa.
- Okolice paznokci: Mogą być bolesne i trudne do leczenia, czasami powodując stan zapalny wału paznokciowego.
Różnorodność form i lokalizacji kurzajek podkreśla wszechobecność wirusa HPV i jego zdolność do adaptacji do różnych warunków panujących na skórze.
Rola układu odpornościowego w walce z wirusem wywołującym kurzajki
Układ odpornościowy odgrywa kluczową rolę w zapobieganiu infekcjom wirusem brodawczaka ludzkiego (HPV) oraz w eliminacji już istniejących kurzajek. Kiedy wirus HPV wnika do organizmu, układ immunologiczny rozpoznaje go jako obcego intruza i uruchamia mechanizmy obronne. Komórki odpornościowe, takie jak limfocyty T, są odpowiedzialne za atakowanie i niszczenie zainfekowanych komórek, a także za produkcję przeciwciał, które neutralizują wirusa.
Siła i skuteczność odpowiedzi immunologicznej są zróżnicowane u poszczególnych osób. U większości zdrowych osób układ odpornościowy jest w stanie poradzić sobie z wirusem, zanim jeszcze rozwiną się widoczne zmiany skórne. W takich przypadkach infekcja może przejść bezobjawowo, a organizm samoczynnie wyeliminuje wirusa. Nawet jeśli kurzajki się pojawią, silny układ odpornościowy może doprowadzić do ich samoistnego zaniku w ciągu kilku miesięcy lub lat.
Jednak w przypadku osób z osłabionym układem odpornościowym, walka z wirusem HPV jest znacznie trudniejsza. Do grupy tej należą osoby starsze, dzieci, osoby z chorobami przewlekłymi (np. cukrzycą, chorobami autoimmunologicznymi), osoby poddawane chemioterapii lub przyjmujące leki immunosupresyjne po przeszczepach. U tych osób wirus może namnażać się swobodniej, prowadząc do powstawania liczniejszych, trudniejszych do leczenia kurzajek, które mogą nawracać.
Wspieranie i wzmacnianie układu odpornościowego jest zatem istotnym elementem w profilaktyce i leczeniu kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które przyczyniają się do prawidłowego funkcjonowania systemu immunologicznego. Niektóre suplementy diety, takie jak witamina C, cynk czy echinacea, są również często stosowane w celu wsparcia odporności, choć ich skuteczność w zwalczaniu kurzajek powinna być konsultowana z lekarzem.
Warto podkreślić, że nawet po skutecznym leczeniu kurzajek, wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego też, nawet jeśli zmiany skórne znikną, układ odpornościowy nadal odgrywa rolę w zapobieganiu nawrotom infekcji. Wzmacnianie jego funkcji jest długoterminową strategią, która może pomóc w utrzymaniu zdrowej skóry i uniknięciu ponownego pojawienia się niechcianych brodawek.
Jak wirus brodawczaka ludzkiego wywołuje zmiany skórne w postaci kurzajek
Podstawą powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten patogen, należący do rodziny Papillomaviridae, charakteryzuje się tropizmem do komórek nabłonkowych, czyli komórek pokrywających powierzchnię skóry i błon śluzowych. Po wniknięciu do organizmu, wirus wykorzystuje mechanizmy komórkowe gospodarza do swojego namnażania.
Proces infekcji rozpoczyna się zazwyczaj od drobnego uszkodzenia naskórka. Wirus HPV, obecny na powierzchni skóry lub na zainfekowanych przedmiotach, wykorzystuje takie uszkodzenie jako drogę wejścia do głębszych warstw skóry. Następnie, wirus infekuje podstawne komórki naskórka, które są odpowiedzialne za jego regenerację. W tych komórkach HPV integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub utrzymuje się w niej w postaci episomalnej (pozachromosomowej).
Wirus HPV koduje specyficzne białka, takie jak E6 i E7, które odgrywają kluczową rolę w procesie transformacji komórkowej. Białka te zakłócają naturalne mechanizmy kontroli cyklu komórkowego, prowadząc do niekontrolowanego podziału zainfekowanych komórek. W normalnych warunkach, komórki naskórka dojrzewają i złuszczają się, tworząc barierę ochronną. Jednak pod wpływem wirusa, proces ten jest zaburzony – komórki mnożą się zbyt szybko i nie dojrzewają prawidłowo, tworząc charakterystyczne, przerośnięte struktury, które znamy jako kurzajki.
Dodatkowo, wirus HPV wpływa na proces keratynizacji, czyli tworzenia keratyny – głównego białka budującego naskórek. W zainfekowanych komórkach keratynizacja jest nieprawidłowa, co prowadzi do powstania szorstkiej, nierównej powierzchni kurzajki. Czarne punkciki widoczne wewnątrz niektórych brodawek to zatrzymane w naczyniach krwionośnych zatorzy, będące wynikiem uszkodzenia drobnych naczyń krwionośnych przez wirusa.
Warto zaznaczyć, że różne typy wirusa HPV wywołują różne rodzaje brodawek. Niektóre typy mają predylekcję do skóry dłoni i stóp (np. HPV-1, HPV-2, HPV-4), inne do okolic narządów płciowych (np. HPV-6, HPV-11), a jeszcze inne mogą wiązać się z wyższym ryzykiem rozwoju nowotworów (np. HPV-16, HPV-18). Zrozumienie tego mechanizmu jest kluczowe dla właściwej diagnostyki i wyboru odpowiedniej metody leczenia, mającej na celu usunięcie zainfekowanych komórek i przywrócenie prawidłowej struktury skóry.
Czy można skutecznie zapobiegać powstawaniu kurzajek u siebie i bliskich
Zapobieganie kurzajkom opiera się przede wszystkim na ograniczeniu kontaktu z wirusem brodawczaka ludzkiego (HPV) i wzmacnianiu naturalnych mechanizmów obronnych organizmu. Choć całkowite uniknięcie kontaktu z wirusem jest trudne ze względu na jego powszechność, można podjąć szereg działań, aby znacznie zmniejszyć ryzyko infekcji.
Podstawą profilaktyki jest utrzymanie wysokiej higieny osobistej. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem czy po skorzystaniu z toalety publicznej, jest kluczowe w usuwaniu potencjalnych wirusów z powierzchni skóry. Szczególną ostrożność należy zachować w miejscach publicznych, takich jak baseny, siłownie, sauny czy centra handlowe. W tych miejscach zaleca się noszenie obuwia ochronnego, na przykład klapek, aby uniknąć bezpośredniego kontaktu stóp z potencjalnie zainfekowanymi powierzchniami.
Ważne jest również, aby unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, pościel czy narzędzia do pielęgnacji paznokci. Jeśli w domu pojawi się osoba z kurzajkami, należy zachować dodatkową ostrożność, aby zapobiec rozprzestrzenianiu się wirusa na inne osoby lub na inne części ciała zainfekowanego. W przypadku dzieci, które są bardziej podatne na infekcje, nauka podstawowych zasad higieny od najmłodszych lat jest niezwykle ważna.
- Dbaj o higienę rąk i stóp: Myj ręce często, zwłaszcza po kontakcie z powierzchniami publicznymi. Po kąpieli lub pływaniu dokładnie osuszaj stopy.
- Noś obuwie ochronne: W miejscach publicznych, takich jak baseny, sauny czy szatnie, zawsze używaj klapek lub sandałów.
- Unikaj bezpośredniego kontaktu: Staraj się nie dotykać kurzajek innych osób ani nie dotykać powierzchni, które mogły mieć z nimi kontakt.
- Nie dziel się osobistymi przedmiotami: Ręczniki, pościel, maszynki do golenia czy przybory do pielęgnacji paznokci powinny być używane indywidualnie.
- Wzmacniaj odporność: Prowadź zdrowy tryb życia, stosuj zbilansowaną dietę, wysypiaj się i unikaj stresu, aby wspierać naturalne mechanizmy obronne organizmu.
- Chroń uszkodzenia skóry: Staraj się unikać skaleczeń i zadrapań. W razie potrzeby, zabezpieczaj rany plastrem, aby utrudnić wirusowi drogę wejścia.
Warto również pamiętać o szczepieniach przeciwko HPV, które mogą zapobiegać infekcjom najbardziej niebezpiecznymi typami wirusa, związanymi z ryzykiem rozwoju nowotworów. Chociaż szczepionki te nie chronią przed wszystkimi typami HPV wywołującymi kurzajki, stanowią ważny element profilaktyki zdrowotnej.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Choć kurzajki są zazwyczaj łagodnymi zmianami skórnymi i często można je leczyć domowymi sposobami, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Wczesne rozpoznanie i profesjonalna ocena mogą zapobiec powikłaniom i zapewnić skuteczniejsze leczenie.
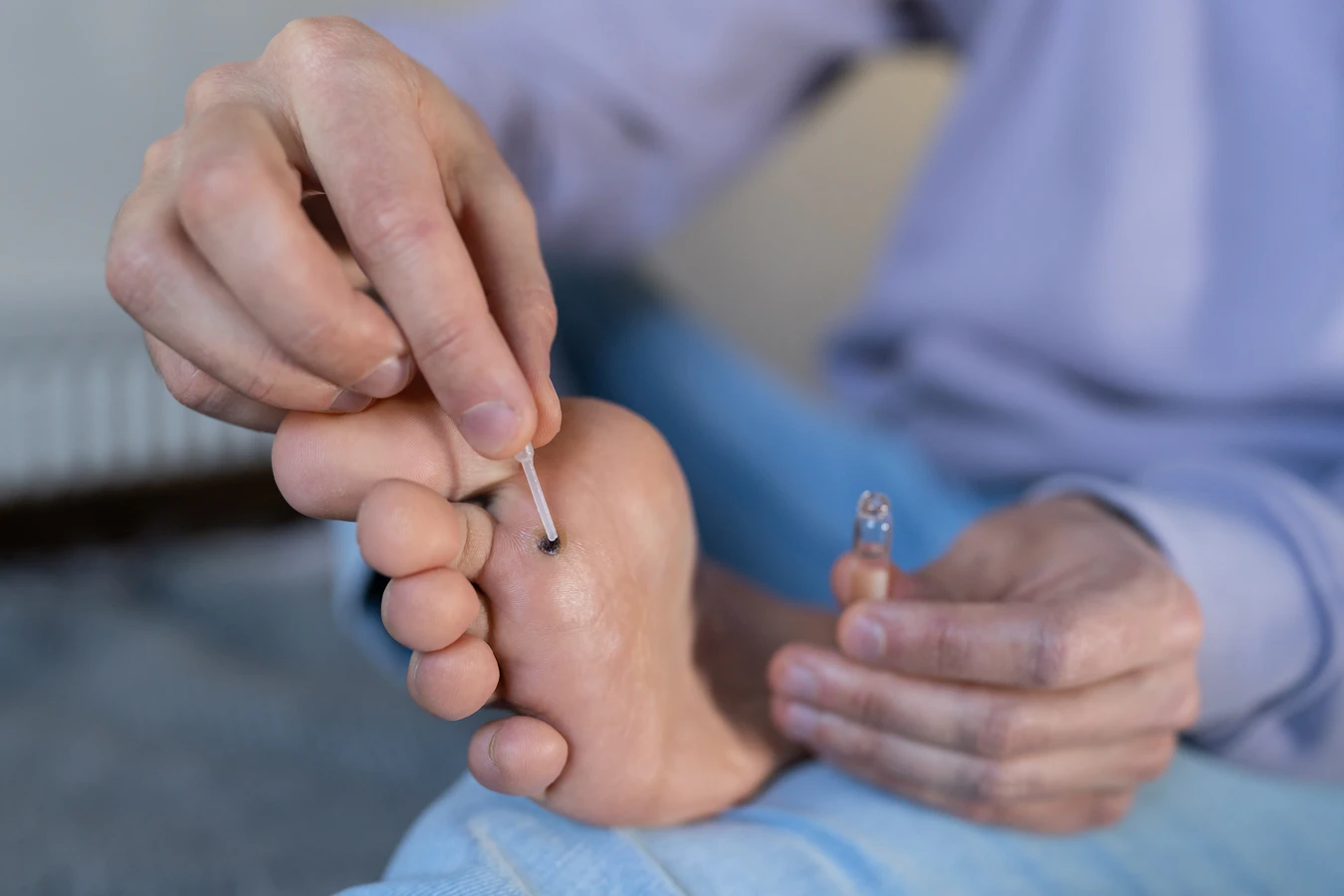
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak skuteczności domowych metod leczenia. Jeśli kurzajka nie znika po kilku tygodniach stosowania dostępnych bez recepty preparatów lub wręcz przeciwnie, powiększa się lub rozprzestrzenia, warto zasięgnąć porady specjalisty. Dotyczy to również sytuacji, gdy pojawia się wiele nowych brodawek w krótkim czasie, co może świadczyć o osłabieniu układu odpornościowego.
Szczególną uwagę należy zwrócić na kurzajki, które są zlokalizowane w miejscach wrażliwych lub trudnodostępnych. Mowa tu o brodawkach na twarzy, w okolicy narządów płciowych, a także tych znajdujących się pod paznokciami lub w okolicy błon śluzowych. Te zmiany mogą być bardziej bolesne, trudniejsze do samodzielnego leczenia i mogą wymagać specjalistycznych metod terapeutycznych.
Należy również udać się do lekarza, jeśli kurzajka budzi wątpliwości co do swojej natury. Objawy takie jak zmiana koloru, kształtu, krwawienie, owrzodzenie, szybki wzrost, ból lub towarzyszące swędzenie mogą sugerować, że zmiana nie jest zwykłą kurzajką, ale może być zmianą przednowotworową lub nowotworową. W takich przypadkach konieczna jest pilna diagnostyka.
- Brak reakcji na domowe leczenie: Jeśli zmiany skórne nie ustępują po kilku tygodniach stosowania preparatów dostępnych bez recepty.
- Szybkie rozprzestrzenianie się: Pojawienie się dużej liczby nowych kurzajek w krótkim czasie.
- Zmiany w wyglądzie: Zauważenie niepokojących zmian w brodawce, takich jak krwawienie, zmiana koloru, kształtu, pojawienie się owrzodzenia.
- Lokalizacja w miejscach wrażliwych: Kurzajki na twarzy, w okolicach intymnych, pod paznokciami lub na błonach śluzowych.
- Ból i dyskomfort: Brodawki, które są bolesne, utrudniają chodzenie lub codzienne funkcjonowanie.
- Osłabiony układ odpornościowy: Osoby z chorobami przewlekłymi, przyjmujące leki immunosupresyjne lub z obniżoną odpornością powinny konsultować się z lekarzem w każdej sytuacji związanej z kurzajkami.
Lekarz pierwszego kontaktu lub dermatolog będzie w stanie prawidłowo zdiagnozować zmianę skórną i zaproponować najodpowiedniejszą metodę leczenia, która może obejmować krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię lub farmakoterapię.