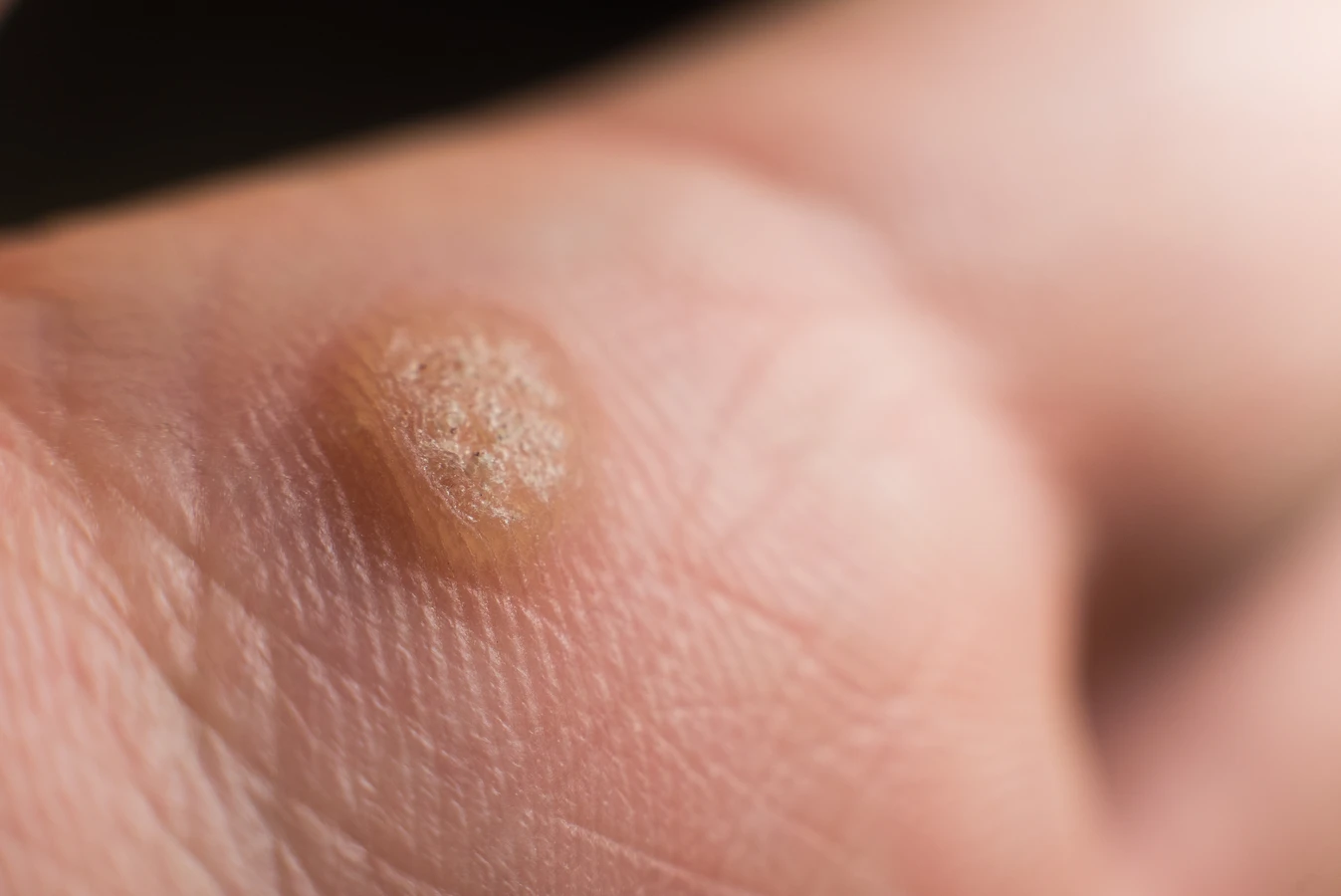
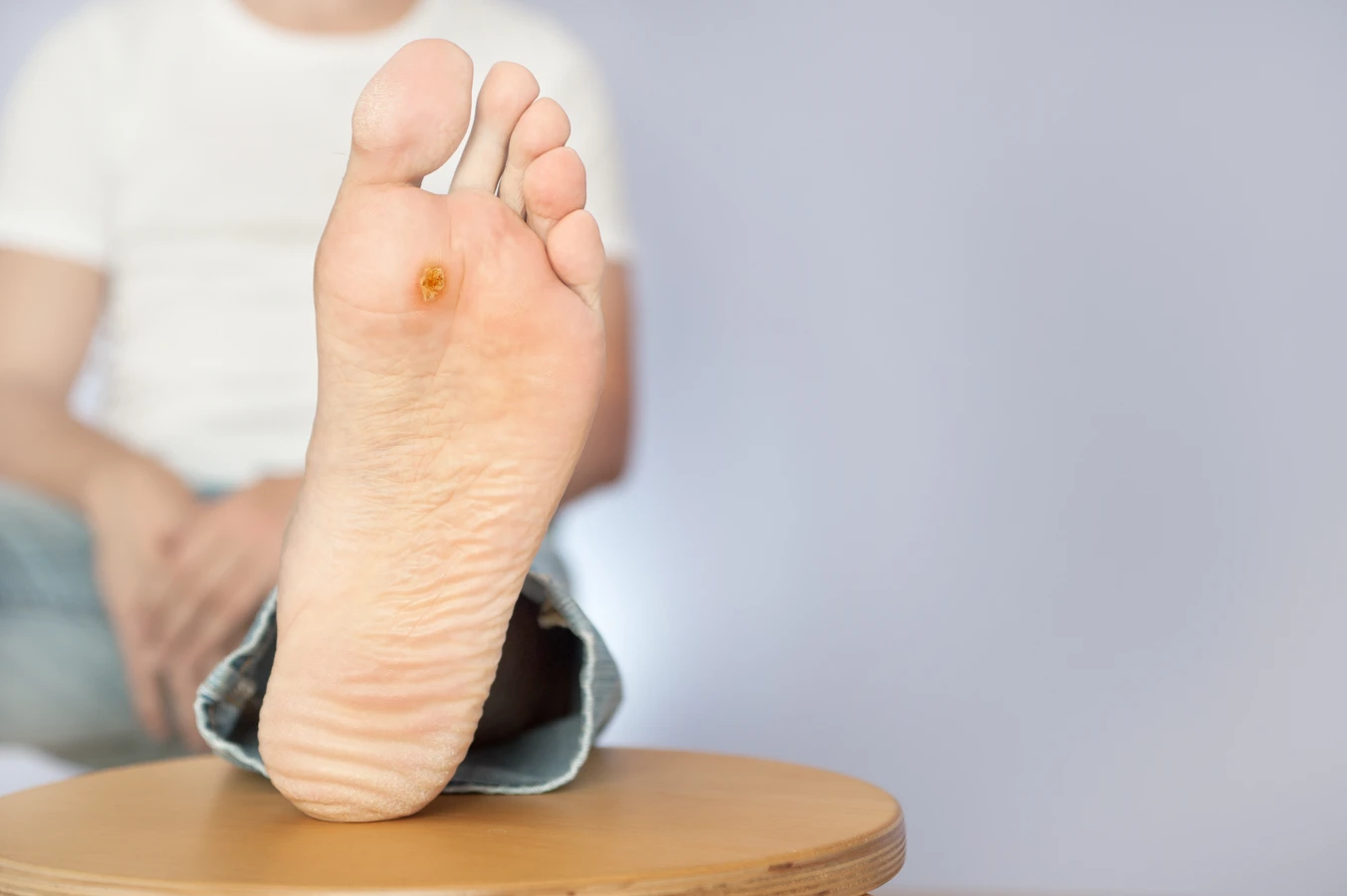
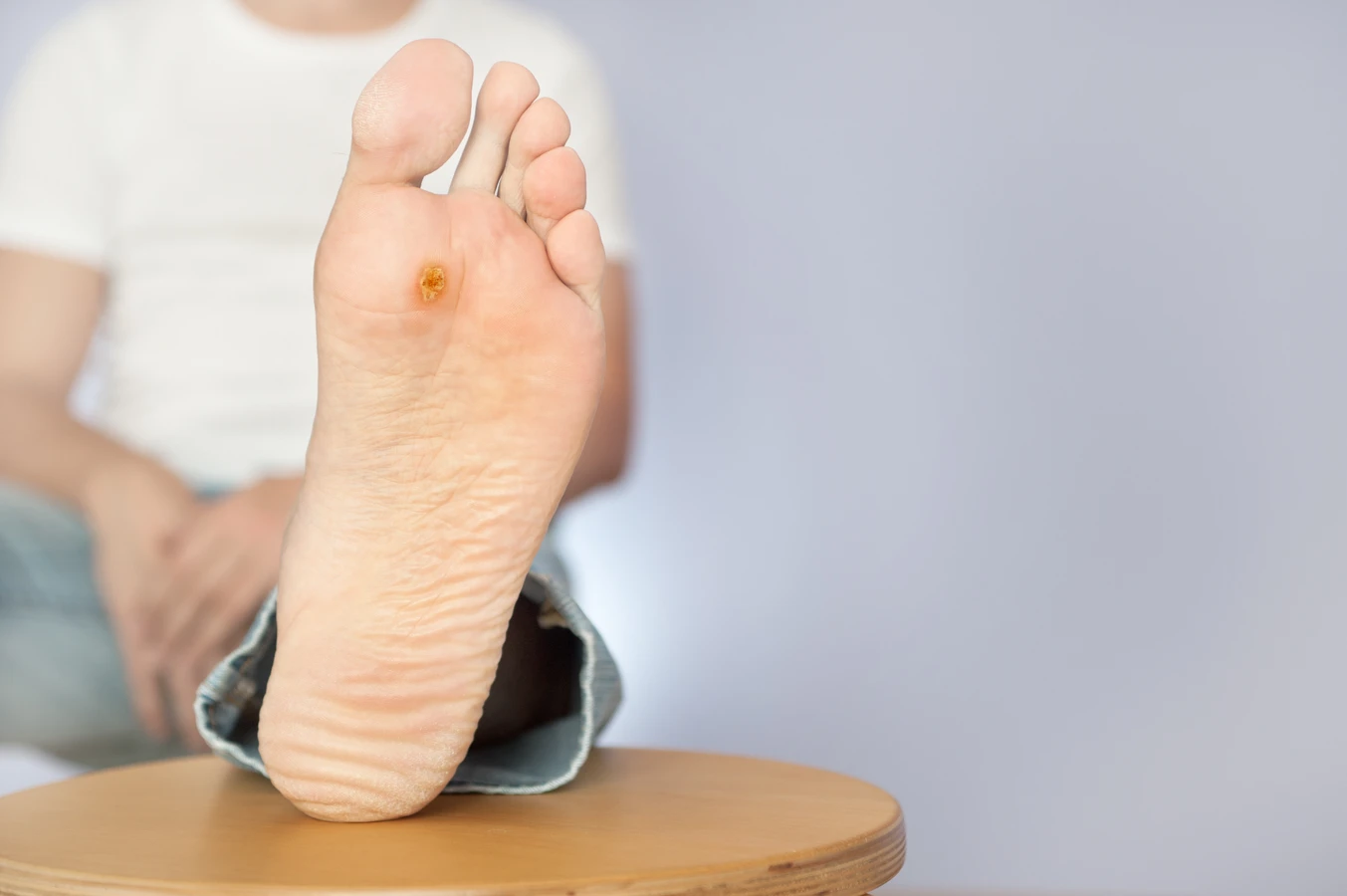
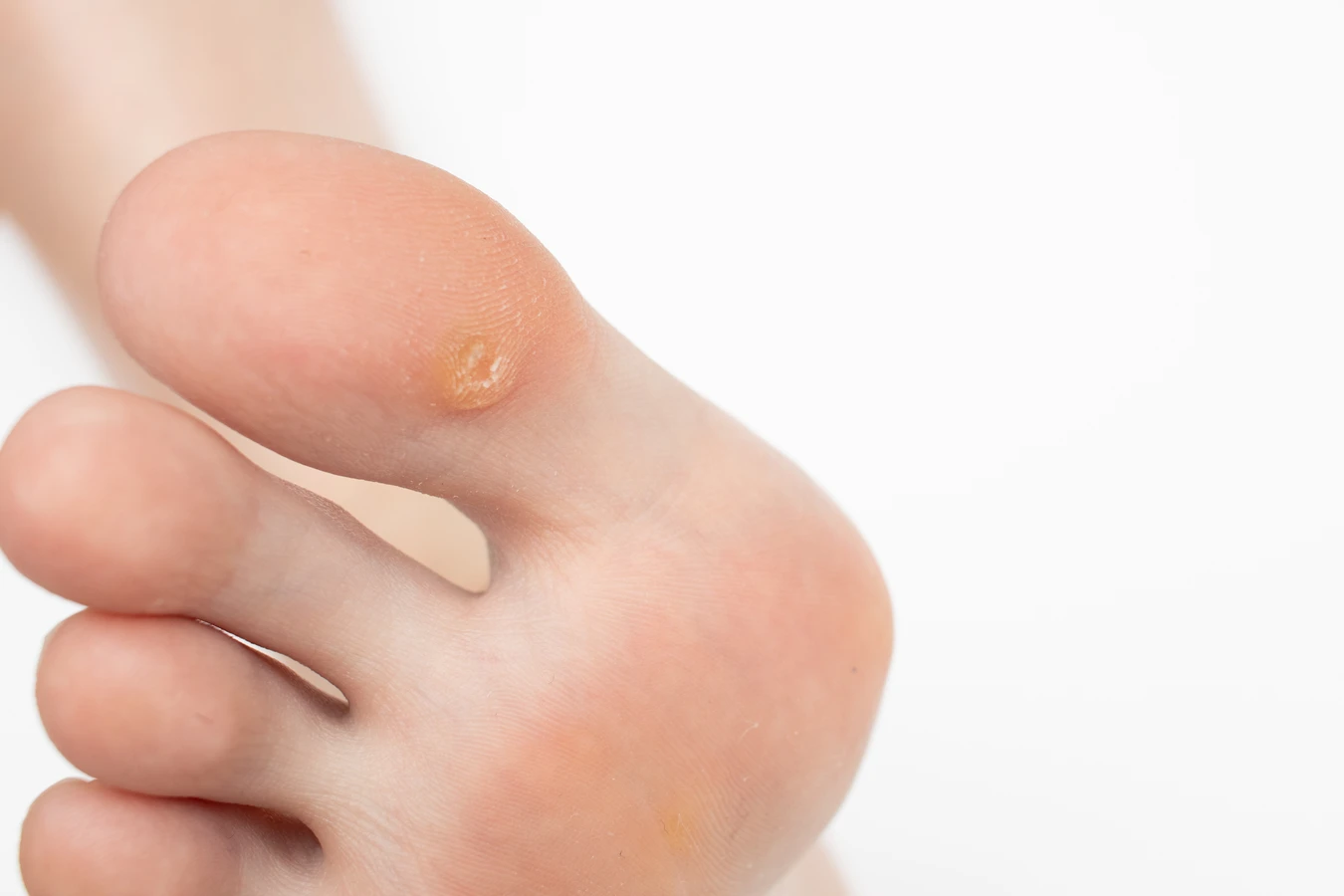
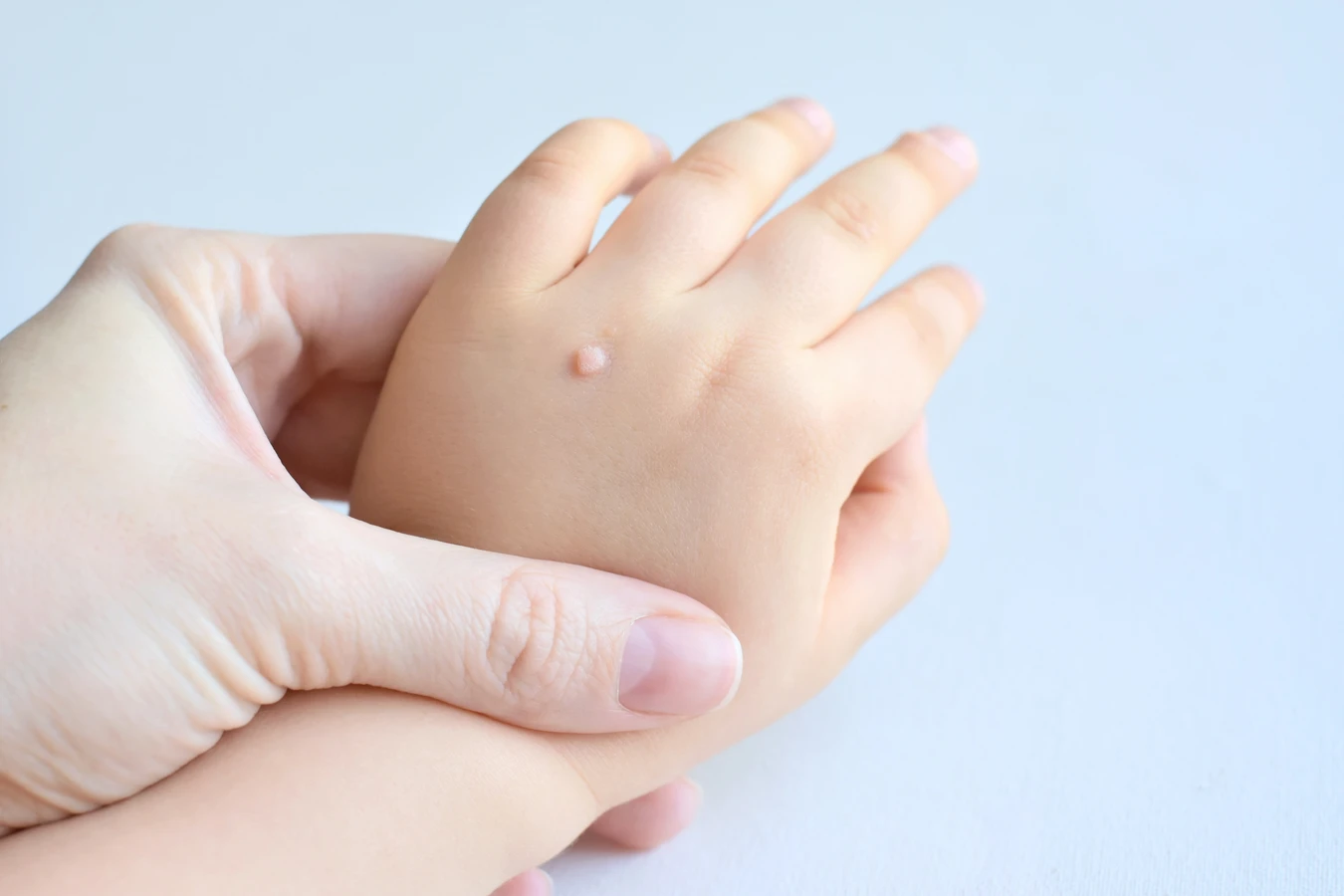
Kurzajka, powszechnie znana jako brodawka, to łagodny nowotwór skóry wywołany przez wirusa brodawczaka ludzkiego (HPV). Wbrew potocznej nazwie „korzeń kurzajki”, nie mówimy tu o strukturze botanicznej, która wrasta głęboko w ziemię, jak u roślin. Termin ten jest raczej metaforycznym określeniem na widoczną, wyniosłą część kurzajki, która wystaje ponad powierzchnię skóry. To właśnie ta część jest najbardziej uciążliwa i widoczna, często mylnie utożsamiana z całym „korzeniem”. Prawdziwe źródło problemu, czyli wirus HPV, infekuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania.
Zrozumienie, że kurzajka nie posiada klasycznego korzenia w sensie biologicznym, jest kluczowe dla właściwego podejścia do jej leczenia. To, co widzimy, to jedynie zewnętrzne manifestacje infekcji wirusowej. Wirus HPV jest bardzo podstępny i potrafi przetrwać w organizmie przez długi czas, a jego reaktywacja może prowadzić do pojawienia się nowych zmian skórnych. Dlatego skuteczne metody leczenia kurzajek często koncentrują się na zniszczeniu całej tkanki objętej wirusem, a nie tylko na usunięciu widocznej części, którą potocznie nazywamy „korzeniem”.
Warto podkreślić, że kurzajki mogą przybierać różne formy i lokalizacje. Najczęściej pojawiają się na dłoniach i stopach, ale mogą wystąpić w każdym miejscu na ciele. Ich wygląd jest zróżnicowany – od małych, gładkich grudek, po większe, brodawkowate narośle o chropowatej powierzchni. Niektóre kurzajki mogą być bolesne, szczególnie te zlokalizowane na podeszwach stóp, gdzie nacisk podczas chodzenia potęguje dyskomfort. Wszelkie próby samodzielnego usuwania kurzajek, zwłaszcza przez wyrywanie czy wycinanie, są wysoce niewskazane i mogą prowadzić do powikłań, takich jak infekcje bakteryjne czy blizny. Zawsze warto skonsultować się z lekarzem lub farmaceutą, aby dobrać odpowiednią metodę terapii.
Jak rozpoznać i odróżnić kurzajkę od innych zmian skórnych
Rozpoznanie kurzajki może być niekiedy problematyczne, zwłaszcza gdy na skórze pojawiają się inne zmiany o podobnym wyglądzie. Kluczowe jest zwrócenie uwagi na specyficzne cechy, które odróżniają kurzajkę od na przykład odcisków, modzeli czy znamion barwnikowych. Kurzajki zazwyczaj mają szorstką, nierówną powierzchnię, często przypominającą kalafior lub brokuł w miniaturze. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. „mozaikowe” formacje. Charakterystyczne dla kurzajek, szczególnie tych na stopach, są czarne punkciki widoczne w ich wnętrzu. Są to drobne skrzepy krwi w zatrzymanych naczyniach włosowatych, które dostarczają wirusowi składników odżywczych.
W odróżnieniu od odcisków, które są zazwyczaj gładkie i mają w środku twardy rdzeń, kurzajki często są bolesne przy ucisku bocznym, a nie tylko od góry. Odciski powstają w wyniku długotrwałego nacisku i tarcia, dlatego najczęściej lokalizują się w miejscach narażonych na takie czynniki, jak buty. Z kolei modzele to większe, płaskie obszary zgrubiałej skóry, które również wynikają z nacisku. Kurzajki, choć mogą przypominać odciski, mają bardziej nieregularną strukturę i często rozrastają się na boki, obejmując większą powierzchnię skóry.
Znamiona barwnikowe, czyli pieprzyki, zazwyczaj mają symetryczny kształt, gładkie brzegi i jednolitą barwę, choć mogą się różnić odcieniem. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze warto zasięgnąć porady lekarza dermatologa. Specjalista będzie w stanie prawidłowo zdiagnozować zmianę i zaproponować najskuteczniejszą metodę leczenia. Samodzielne diagnozowanie i leczenie może prowadzić do błędów i potencjalnych komplikacji, dlatego profesjonalna ocena jest niezwykle ważna dla zdrowia skóry.
Głębokość faktycznego „korzenia” kurzajki i jego struktura
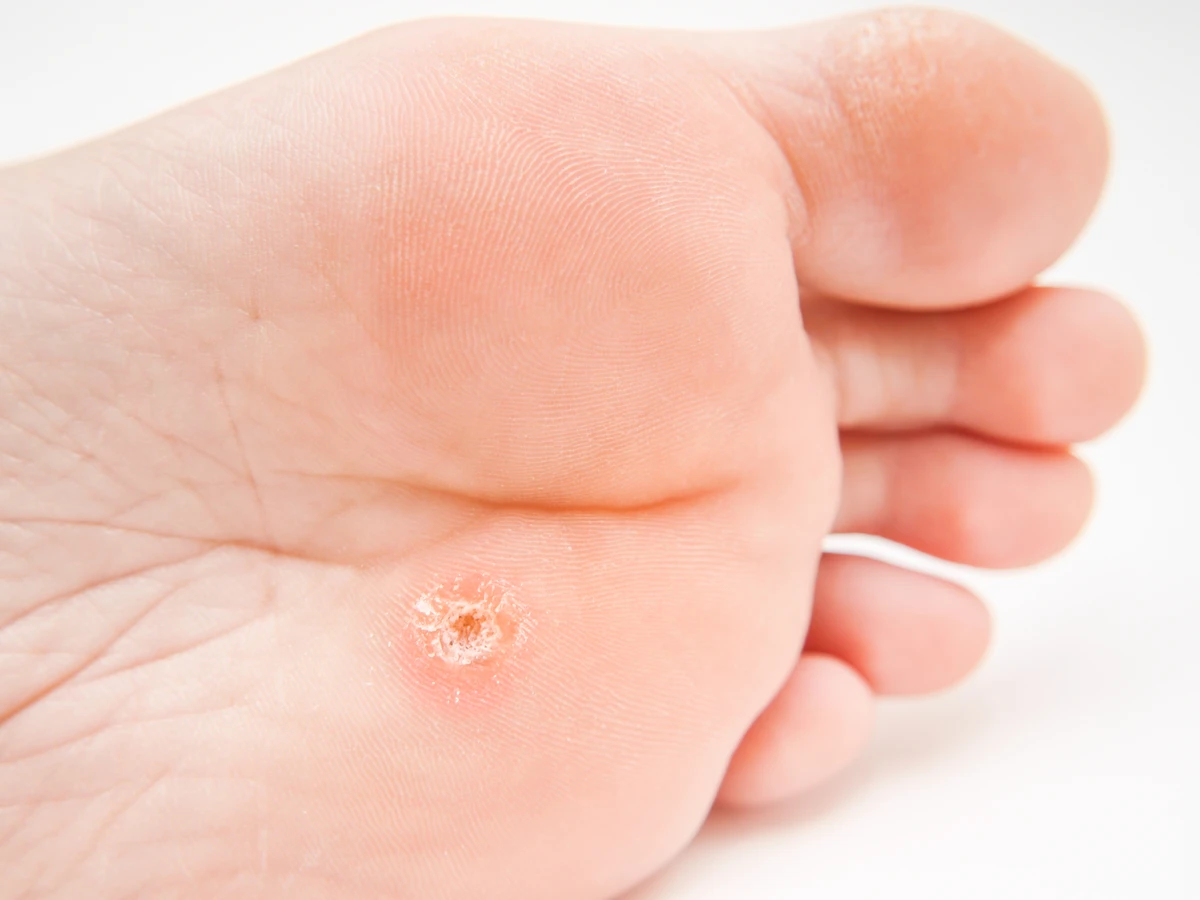
W niektórych przypadkach kurzajka może być powierzchowna, ograniczając się do górnych warstw naskórka. Jednak w innych sytuacjach, zwłaszcza przy uporczywych lub nawracających zmianach, proces patologiczny może sięgać głębiej, aż do warstwy brodawkowej skóry właściwej. To właśnie ten głębszy zasięg infekcji sprawia, że kurzajki bywają trudne do całkowitego usunięcia. Widoczna część, czyli to, co potocznie nazywamy „korzeniem”, jest jedynie częścią szerszego problemu. Wirus może pozostawać w głębszych warstwach skóry, nawet po usunięciu widocznej zmiany, co sprzyja nawrotom.
Struktura kurzajki jest złożona. Zewnętrzna warstwie to hiperkeratoza, czyli nadmierne zrogowacenie naskórka, które nadaje jej chropowaty wygląd. Pod nią znajdują się papille skóry właściwej, które są uwypuklone i unaczynione, co tłumaczy obecność czarnych punktów w kurzajkach. Wirus HPV powoduje specyficzne zmiany cytologiczne w komórkach naskórka, takie jak koilocytoza, czyli obecność komórek z powiększonymi, hiperchromatycznymi jądrami i halo wokół nich. Zrozumienie tej struktury jest kluczowe dla wyboru metody leczenia, która powinna być na tyle skuteczna, aby zniszczyć zainfekowane komórki na całej głębokości ich rozrostu.
Jakie są przyczyny powstawania kurzajek i ich nawrotów
Kurzajki są wywoływane przez wirusy z grupy HPV (Human Papillomavirus). Wirus ten jest bardzo powszechny i przenosi się drogą kontaktową, zarówno bezpośrednio ze skóry na skórę, jak i przez pośrednie zakażenie przedmiotami codziennego użytku, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych (baseny, siłownie). Istnieje ponad 100 typów wirusa HPV, z których niektóre są bardziej skłonne do wywoływania kurzajek niż inne. Zakażenie wirusem HPV nie zawsze prowadzi do powstania kurzajki; wiele zależy od stanu układu odpornościowego danej osoby.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu lub niedoborów żywieniowych, są bardziej podatne na rozwój kurzajek. Nawet po skutecznym usunięciu istniejących zmian, osłabiona odporność może sprzyjać nawrotom. Dzieje się tak dlatego, że wirus HPV może pozostawać w organizmie w stanie uśpienia i aktywować się ponownie, gdy układ odpornościowy jest osłabiony.
Czynnikami sprzyjającymi powstawaniu i nawrotom kurzajek są również:
- Uszkodzenia skóry – drobne skaleczenia, otarcia czy pęknięcia naskórka ułatwiają wirusowi wniknięcie do organizmu.
- Wilgotne środowisko – wirus HPV preferuje wilgotne i ciepłe miejsca, dlatego kurzajki często pojawiają się na dłoniach i stopach.
- Drapanie i rozdrapywanie – naruszanie struktury kurzajki może prowadzić do rozprzestrzeniania się wirusa na inne części ciała.
- Dzielenie się przedmiotami osobistymi – używanie wspólnych ręczników, obuwia czy narzędzi do pielęgnacji paznokci zwiększa ryzyko zakażenia.
Zrozumienie tych czynników jest niezbędne do wdrożenia odpowiednich działań profilaktycznych i terapeutycznych, które pomogą zapobiegać powstawaniu nowych zmian i zmniejszyć ryzyko nawrotów.
Różne metody usuwania kurzajek i ich skuteczność w praktyce
Istnieje wiele metod usuwania kurzajek, których skuteczność jest różna i często zależy od indywidualnych cech pacjenta oraz rodzaju i lokalizacji zmiany. Jedną z najpopularniejszych metod jest krioterapia, czyli zamrażanie kurzajki ciekłym azotem. Zabieg ten powoduje zniszczenie zainfekowanych komórek poprzez ich zamrożenie, a następnie stopniowe obumieranie i złuszczanie. Krioterapia jest zazwyczaj skuteczna, ale może wymagać kilku sesji, zwłaszcza w przypadku głębszych lub większych kurzajek. Istnieje ryzyko powstania pęcherzy i blizn.
Inną popularną metodą są preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, czyli zmiękczają i złuszczają zrogowaciałą tkankę kurzajki, stopniowo ją usuwając. Preparaty te są dostępne bez recepty i mogą być stosowane w warunkach domowych. Wymagają jednak systematyczności i cierpliwości, a skuteczność może być niższa w przypadku trudnych do usunięcia zmian. Ważne jest, aby chronić zdrową skórę wokół kurzajki, aby uniknąć podrażnień.
Metody chirurgiczne, takie jak wycięcie kurzajki skalpelem lub łyżeczkowaniem, są stosowane w przypadkach, gdy inne metody zawiodły lub gdy kurzajka jest bardzo duża. Zabiegi te wykonuje lekarz i zazwyczaj prowadzą do szybkiego usunięcia zmiany, ale wiążą się z ryzykiem powstania blizn i bólu pooperacyjnego. Laseroterapia, wykorzystująca światło lasera do niszczenia tkanki kurzajki, jest kolejną opcją, która może być skuteczna, ale jest również stosunkowo droga.
Elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym, jest również metodą stosowaną przez lekarzy. Jest skuteczna, ale może powodować ból i pozostawiać blizny. Warto pamiętać, że niezależnie od wybranej metody, kluczowe jest dokładne usunięcie całej zainfekowanej tkanki, aby zminimalizować ryzyko nawrotów. W przypadku trudnych lub nawracających kurzajek zawsze należy skonsultować się z lekarzem, który dobierze najodpowiedniejszą strategię leczenia.
Jak dbać o skórę po usunięciu kurzajki, aby zapobiec nawrotom
Po skutecznym usunięciu kurzajki kluczowe jest odpowiednie dbanie o skórę, aby zapobiec jej nawrotom i zminimalizować ryzyko infekcji. Proces gojenia rany po zabiegu jest bardzo ważny. Należy stosować się do zaleceń lekarza dotyczących pielęgnacji, które mogą obejmować stosowanie antyseptycznych maści lub opatrunków. Ważne jest, aby utrzymać miejsce po kurzajce w czystości i suchości, unikając kontaktu z potencjalnymi źródłami zakażenia.
Wzmocnienie układu odpornościowego jest fundamentalne w profilaktyce nawrotów kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to kluczowe elementy wspierające naturalne mechanizmy obronne organizmu. Szczególnie ważna jest witamina C i cynk, które odgrywają istotną rolę w funkcjonowaniu układu odpornościowego. W przypadku osłabienia odporności, lekarz może zalecić suplementację.
Należy również zwrócić uwagę na higienę osobistą i unikać czynników, które sprzyjają zakażeniu wirusem HPV. Obejmuje to:
- Unikanie chodzenia boso w miejscach publicznych, takich jak baseny, sauny czy siłownie.
- Noszenie przewiewnego obuwia, które zapobiega nadmiernemu poceniu się stóp.
- Regularne mycie rąk, zwłaszcza po kontakcie z osobami lub miejscami potencjalnie zakażonymi.
- Nie dzielenie się ręcznikami, golarkami ani innymi przedmiotami osobistymi.
- W przypadku skaleczeń lub otarć, należy je szybko oczyścić i zabezpieczyć.
Regularne oglądanie skóry, zwłaszcza dłoni i stóp, w poszukiwaniu nowych zmian jest również dobrym nawykiem. Wczesne wykrycie potencjalnej kurzajki pozwala na szybsze wdrożenie leczenia i zapobiega jej rozprzestrzenianiu się. Pamiętajmy, że wirus HPV jest bardzo powszechny, a profilaktyka jest najlepszą metodą ochrony przed niechcianymi zmianami skórnymi.
„`