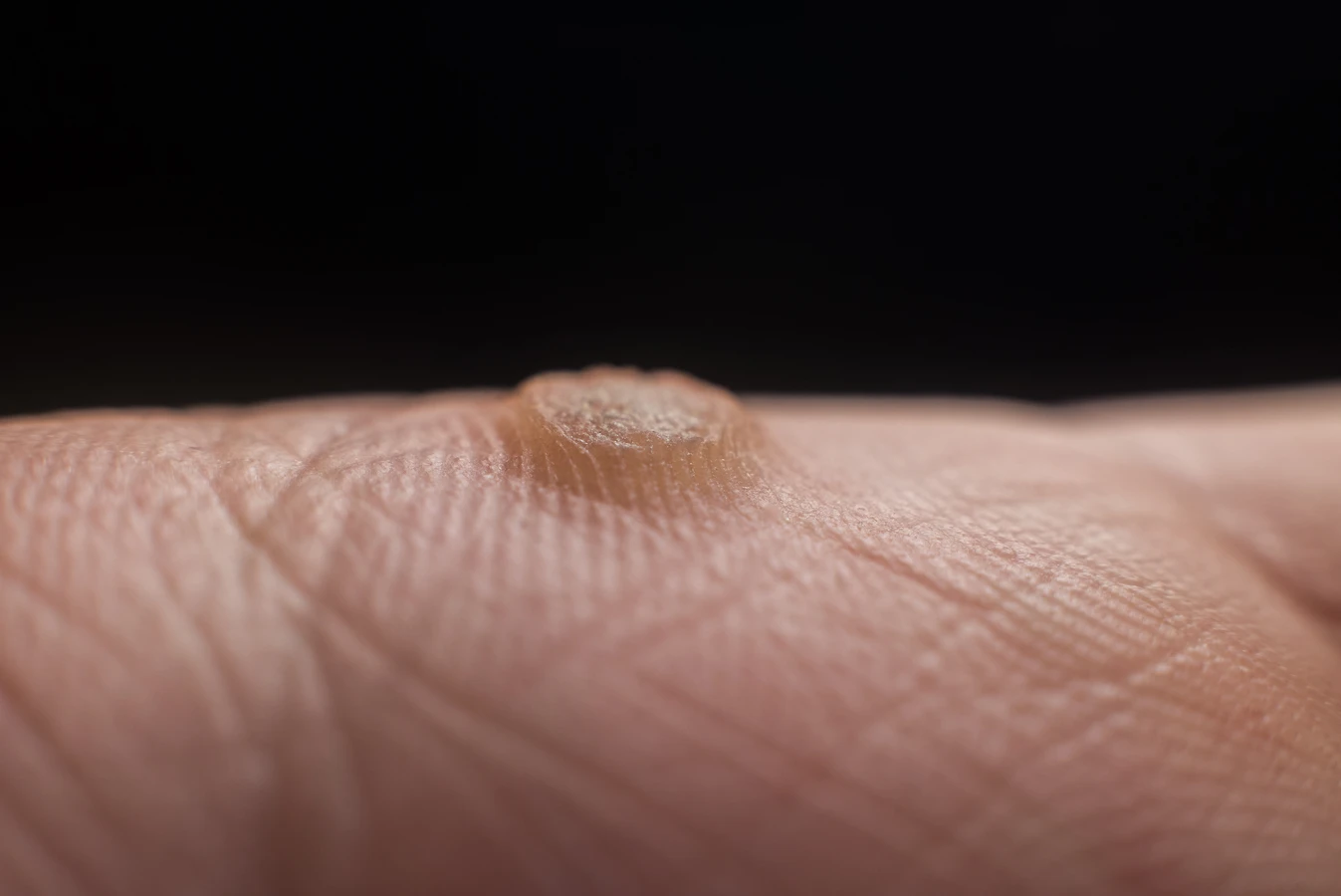
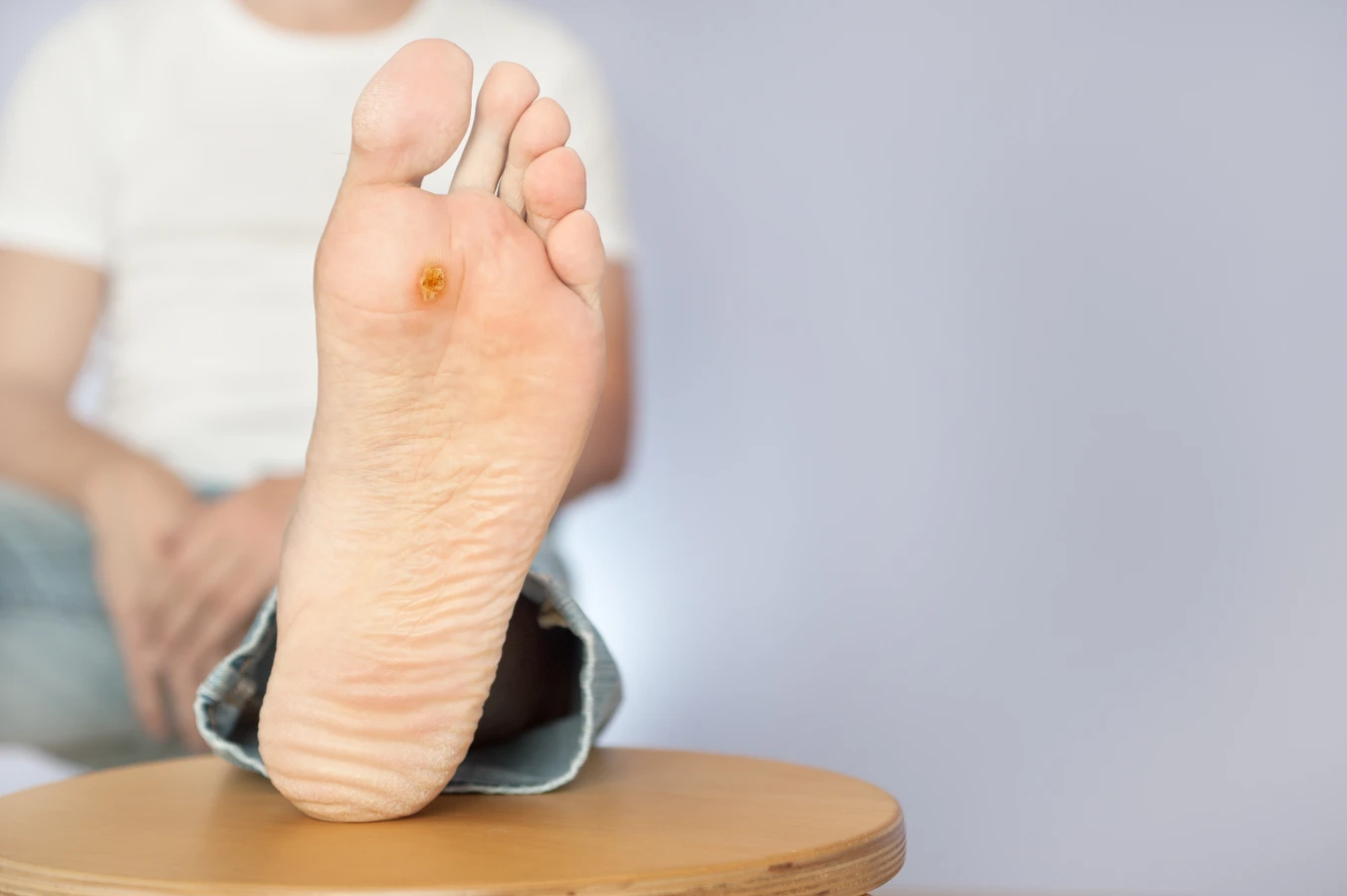
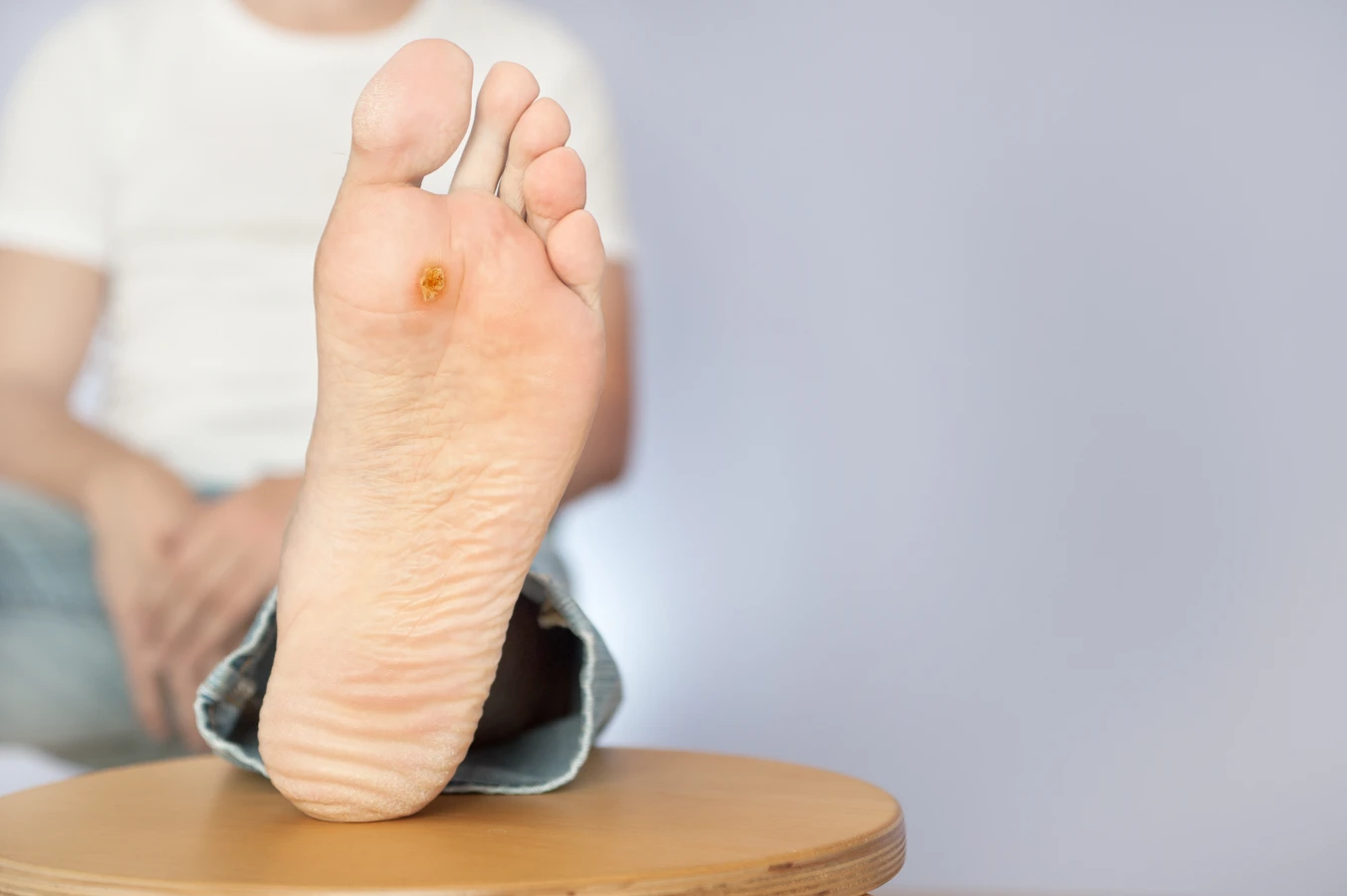
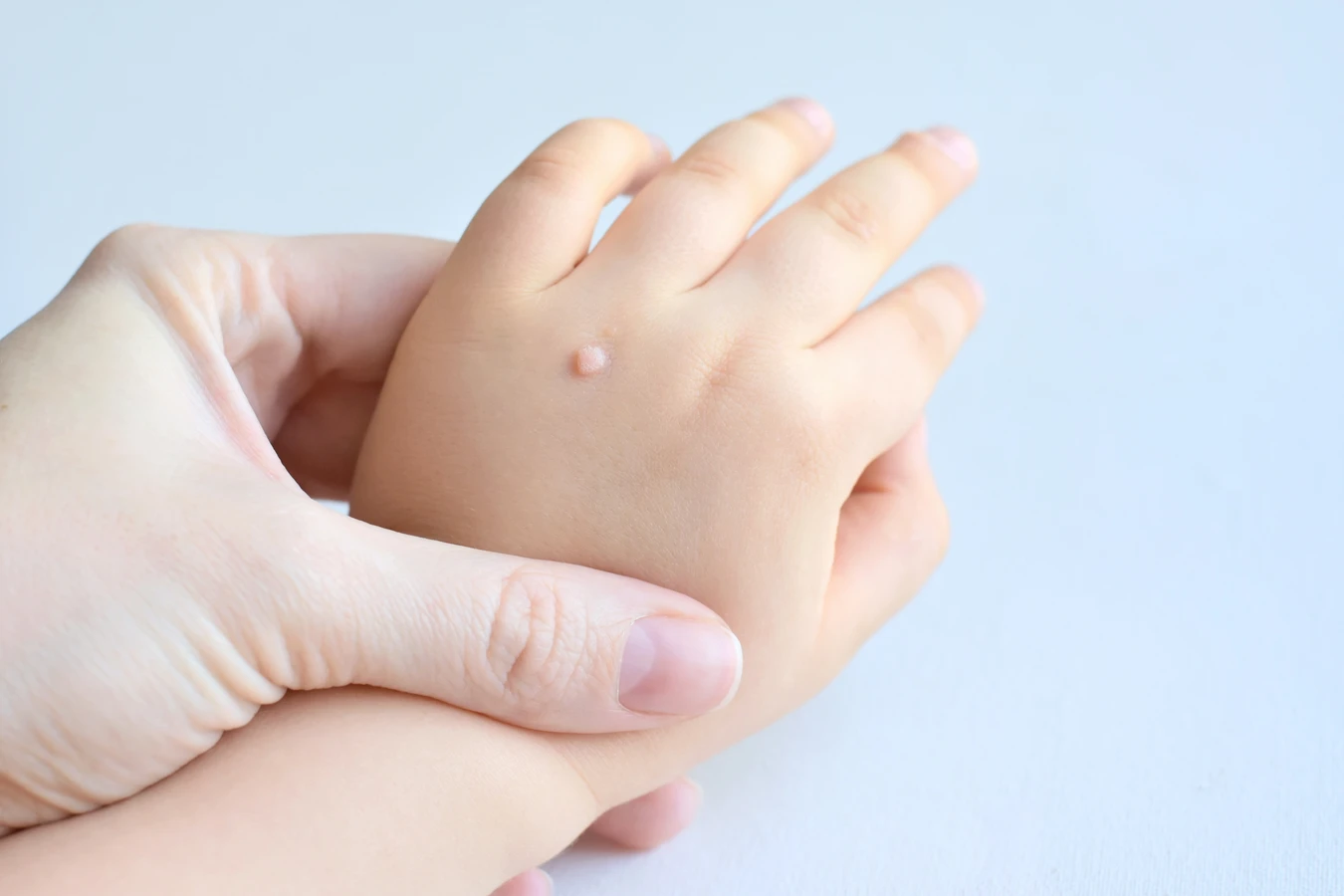
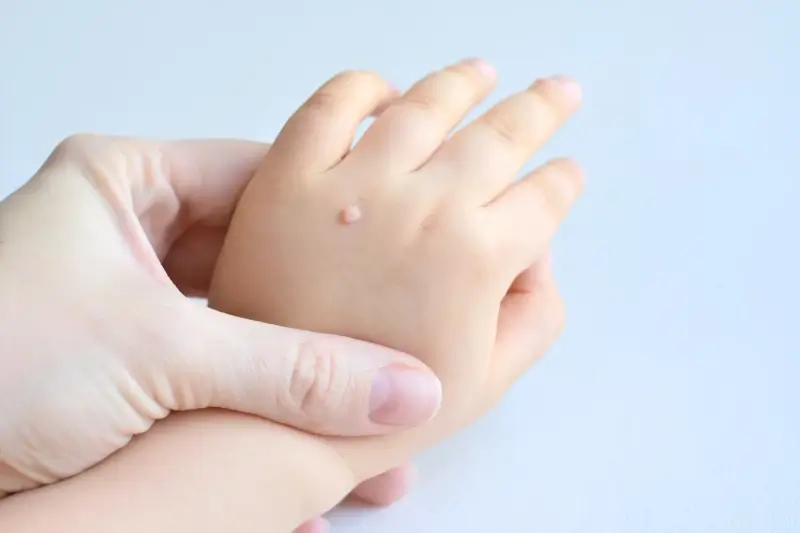
Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa. Konkretnie, za te nieestetyczne zmiany skórne odpowiada wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a niektóre z nich mają predyspozycje do infekowania komórek naskórka, prowadząc do jego nadmiernego rozrostu. Wirus HPV jest bardzo powszechny i przenosi się głównie poprzez bezpośredni kontakt ze skórą osoby zakażonej lub kontakt z zanieczyszczonymi powierzchniami.
Kiedy wirus HPV dostanie się na naszą skórę, musi znaleźć sposób, aby wniknąć w jej głębsze warstwy. Najczęściej dzieje się to poprzez drobne uszkodzenia, skaleczenia, otarcia czy pęknięcia naskórka. Nawet mikroskopijne ranki, które są niewidoczne gołym okiem, mogą stanowić bramę dla wirusa. Po wniknięciu do komórek naskórka, wirus integruje się z materiałem genetycznym komórki gospodarza i zaczyna się namnażać. Kluczowym mechanizmem jest to, że HPV infekuje keratynocyty, czyli komórki budujące naskórek. Wirus manipuluje cyklem życiowym tych komórek, powodując ich przyspieszone dzielenie się i nadmierny wzrost, co manifestuje się jako widoczna brodawka.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus aktywnie działa w głębi skóry, a układ odpornościowy może jeszcze nie zareagować na jego obecność w sposób wystarczająco skuteczny, aby zneutralizować infekcję. Nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie radzi sobie z infekcją, nie dopuszczając do rozwoju widocznych zmian skórnych. Czynniki osłabiające odporność, takie jak stres, choroby, przyjmowanie niektórych leków czy ogólne osłabienie organizmu, mogą zwiększać ryzyko rozwoju kurzajek.
Czynniki sprzyjające rozwojowi kurzajek czyli dlaczego niektórym trudniej się ich pozbyć
Choć wirus HPV jest głównym sprawcą kurzajek, istnieje szereg czynników, które mogą znacząco zwiększyć podatność na infekcję i utrudnić organizmowi walkę z wirusem. Zrozumienie tych czynników jest kluczowe dla profilaktyki i skutecznego leczenia. Jednym z najważniejszych elementów jest ogólna kondycja układu odpornościowego. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne (np. po przeszczepach organów) lub zmagające się z infekcjami takimi jak HIV, są znacznie bardziej narażone na rozwój licznych i opornych na leczenie kurzajek. Ich organizm ma mniejsze zdolności do rozpoznawania i eliminowania wirusa HPV.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego miejsca takie jak baseny, szatnie, siłownie, sauny czy ogólnodostępne prysznice są potencjalnymi ogniskami zakażeń. Noszenie nieprzepuszczającego powietrza obuwia, szczególnie w cieplejsze dni, może prowadzić do nadmiernego pocenia się stóp, tworząc wilgotne środowisko sprzyjające rozwojowi kurzajek na stopach (tzw. kurzajki podeszwowe). Podobnie nadmierna potliwość rąk może zwiększać ryzyko przenoszenia wirusa i rozwoju kurzajek na dłoniach.
Uszkodzenia skóry odgrywają kluczową rolę w procesie infekcji. Drobne skaleczenia, otarcia, pęknięcia naskórka, zadrapania czy nawet ukąszenia owadów mogą stanowić „drzwi” dla wirusa. Osoby, które często obgryzają paznokcie lub skórki wokół nich, narażają się na bezpośredni kontakt z wirusem, który może znajdować się na powierzchniach lub na skórze innych osób, a następnie łatwo wnikać do powstałych w ten sposób ran. Podobnie częste nawilżanie i moczenie skóry, na przykład podczas długich kąpieli lub w wyniku pracy wymagającej kontaktu z wodą, może osłabiać barierę ochronną skóry, czyniąc ją bardziej podatną na infekcje wirusowe.
Wiek również ma pewne znaczenie. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na zakażenia HPV i rozwój kurzajek. Z kolei osoby starsze, których odporność naturalnie słabnie, mogą również doświadczać większej liczby infekcji. Istotne jest również to, że niektóre typy wirusa HPV mają predyspozycje do infekowania określonych obszarów ciała. Na przykład wirusy odpowiedzialne za kurzajki na dłoniach i stopach mogą różnić się od tych powodujących kurzajki na narządach płciowych, choć mechanizm powstawania jest podobny.
- Osłabiona odporność organizmu.
- Częste mikrouszkodzenia skóry, zadrapania i otarcia.
- Długotrwałe narażenie skóry na wilgoć i ciepło.
- Kontakt z zakażonymi powierzchniami w miejscach publicznych.
- Obniżona bariera ochronna naskórka.
- Nawyki takie jak obgryzanie paznokci lub skórek.
- Niektóre schorzenia skóry zwiększające jej podatność.
Mechanizm wnikania wirusa do komórek skóry i jego dalsze działania
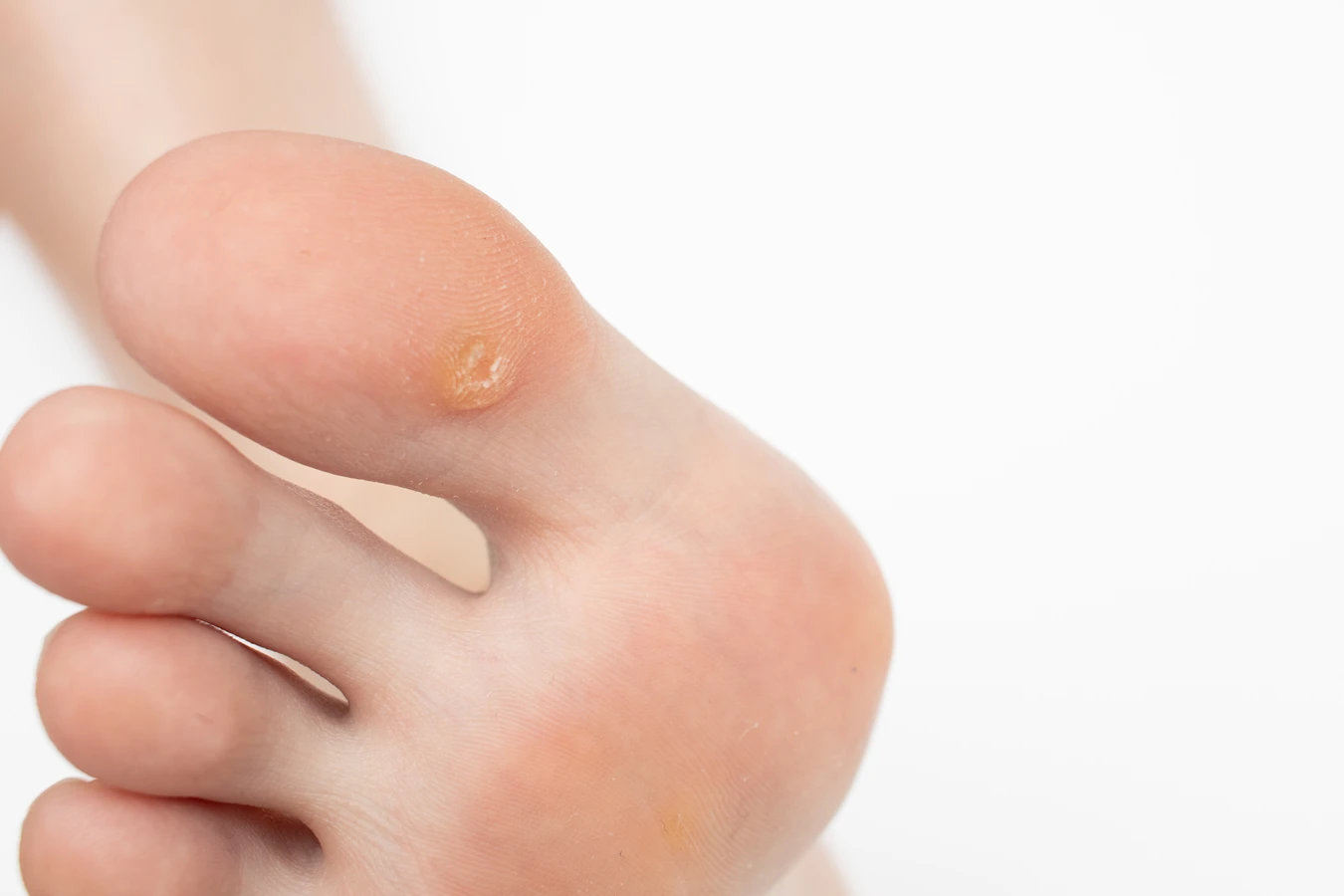
Wirus HPV posiada specyficzne białka, które pozwalają mu na integrację z materiałem genetycznym komórki gospodarza. Po zainfekowaniu keratynocytu, wirus przejmuje kontrolę nad jego metabolizmem. Najbardziej charakterystycznym objawem tej ingerencji jest zaburzenie normalnego cyklu życia komórki. Zazwyczaj keratynocyty dojrzewają i wędrują ku powierzchni skóry, gdzie ostatecznie obumierają i złuszczają się. Wirus HPV zakłóca ten proces, przyspieszając podziały komórkowe w warstwie podstawnej naskórka oraz spowalniając proces różnicowania i dojrzewania komórek, które przemieszczają się ku powierzchni. W efekcie dochodzi do nadmiernego gromadzenia się niedojrzałych keratynocytów, które tworzą widoczną, nieprawidłową tkankę.
Wirus HPV wykorzystuje mechanizmy komórki gospodarza do produkcji swoich własnych komponentów – białek wirusowych i materiału genetycznego. W miarę namnażania się wirusa, komórka staje się coraz bardziej „zainfekowana”. Układ odpornościowy organizmu zazwyczaj w końcu rozpoznaje obecność wirusa i próbuje zareagować. Komórki odpornościowe, takie jak limfocyty T, są wysyłane do miejsca infekcji, aby zwalczyć wirusa. Jednak HPV ma sposoby na unikanie wykrycia lub na osłabianie odpowiedzi immunologicznej. Na przykład, wirus może blokować produkcję sygnałów ostrzegawczych dla układu odpornościowego lub może powodować, że zainfekowane komórki nie są odpowiednio prezentowane komórkom odpornościowym.
W przypadku tworzenia się kurzajki, widzimy efekt tych procesów: nienaturalny rozrost naskórka. Powierzchnia kurzajki jest często szorstka i nierówna, ponieważ keratynocyty tworzą nieregularne struktury. Czasami wewnątrz kurzajki można dostrzec drobne czarne punkciki. Są to zatrzymane naczynia krwionośne, które zostały uszkodzone przez namnażające się komórki i wirusa. W skrajnych przypadkach, gdy układ odpornościowy nie jest w stanie skutecznie opanować infekcji, kurzajki mogą szybko się rozprzestrzeniać lub przybierać nietypowe formy. Zrozumienie tego mechanizmu pozwala lepiej pojąć, dlaczego niektóre metody leczenia skupiają się na niszczeniu zainfekowanych komórek lub stymulowaniu odpowiedzi immunologicznej.
Jak układ odpornościowy próbuje zwalczać kurzajki i ich nawroty
Organizm ludzki posiada złożony system obronny, którego zadaniem jest zwalczanie infekcji, w tym tych wywoływanych przez wirusy, takie jak HPV. Układ odpornościowy odgrywa kluczową rolę w kontrolowaniu rozwoju kurzajek, a także w zapobieganiu ich nawrotom. Kiedy wirus HPV wnika do komórek naskórka, organizm uruchamia serię mechanizmów obronnych. Komórki odpornościowe, takie jak makrofagi i komórki dendrytyczne, jako pierwsze próbują zidentyfikować i zneutralizować zagrożenie. Pochłaniają one fragmenty wirusa i prezentują je innym komórkom układu odpornościowego, inicjując tym samym bardziej specyficzną odpowiedź immunologiczną.
Kluczową rolę w walce z infekcjami wirusowymi odgrywają limfocyty T, w tym limfocyty T cytotoksyczne. Te komórki są w stanie bezpośrednio rozpoznawać i niszczyć komórki zainfekowane wirusem. Kiedy limfocyt T cytotoksyczny wykryje komórkę naskórka, w której namnaża się HPV, wiąże się z nią i indukuje jej zaprogramowaną śmierć (apoptozę), eliminując w ten sposób źródło wirusa. Oprócz tego, limfocyty T pomocnicze koordynują pracę innych komórek odpornościowych i stymulują produkcję przeciwciał przez limfocyty B.
Przeciwciała, produkowane przez limfocyty B, mogą neutralizować wirusy krążące poza komórkami lub oznaczać zainfekowane komórki do zniszczenia przez inne elementy układu odpornościowego. Jednak wirus HPV ma pewne cechy, które pozwalają mu na unikanie skutecznej odpowiedzi immunologicznej. Po pierwsze, HPV infekuje keratynocyty, które są komórkami znajdującymi się na powierzchni skóry i które z czasem obumierają i są złuszczane. To utrudnia długotrwałe utrzymanie się wirusa w organizmie i jego stałą prezentację układowi odpornościowemu. Po drugie, wirus może posiadać mechanizmy pozwalające mu na hamowanie ekspresji pewnych białek na powierzchni zainfekowanych komórek, co utrudnia ich rozpoznanie przez limfocyty T.
W większości przypadków, układ odpornościowy jest w stanie ostatecznie poradzić sobie z infekcją HPV. Może to oznaczać samoistne zaniknięcie kurzajki, co jest dowodem na skuteczną reakcję immunologiczną. Po wyeliminowaniu wirusa, organizm często wytwarza długotrwałą pamięć immunologiczną, co oznacza, że w przyszłości będzie szybciej i skuteczniej reagował na ponowne zakażenie tym samym typem wirusa HPV. To dlatego nawroty kurzajek są możliwe, ale organizm z czasem staje się bardziej odporny. Jednakże, jeśli układ odpornościowy jest osłabiony, wirus może przetrwać, a kurzajki mogą stać się trudne do zwalczenia, często nawracając mimo leczenia.
- Rozpoznawanie wirusa przez komórki odpornościowe.
- Atakowanie zainfekowanych komórek przez limfocyty T cytotoksyczne.
- Produkcja przeciwciał przez limfocyty B.
- Koordynacja odpowiedzi immunologicznej przez limfocyty T pomocnicze.
- Zdolność do zapamiętywania wirusa przez układ odpornościowy.
- Możliwe mechanizmy unikania odpowiedzi immunologicznej przez wirusa.
- Samoistne zanikanie kurzajek jako dowód skutecznej walki organizmu.
Sposoby na zapobieganie powstawaniu kurzajek czyli jak zmniejszyć ryzyko infekcji
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne, istnieje wiele skutecznych sposobów, aby znacząco zmniejszyć prawdopodobieństwo powstania kurzajek. Podstawą profilaktyki jest unikanie kontaktu z wirusem oraz dbanie o dobrą kondycję skóry i ogólną odporność organizmu. Higiena osobista odgrywa kluczową rolę. Regularne mycie rąk, szczególnie po powrocie do domu, kontakcie z miejscami publicznymi czy przed posiłkami, pomaga usunąć potencjalne wirusy z powierzchni skóry. Warto również zwracać uwagę na higienę w miejscach publicznych, takich jak baseny, siłownie czy szatnie.
W miejscach, gdzie istnieje podwyższone ryzyko zakażenia, takich jak publiczne prysznice, baseny czy sauny, zaleca się noszenie obuwia ochronnego, na przykład klapek. Zapobiega to bezpośredniemu kontaktowi stóp z podłożem, które może być zanieczyszczone wirusem. Warto również unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, ponieważ mogą one stanowić źródło zakażenia. Dbanie o kondycję skóry jest równie istotne. Zdrowa, nienaruszona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać nadmiernego moczenia skóry, które może ją osłabiać, a w przypadku drobnych skaleczeń, otarć czy pęknięć, należy je szybko oczyścić i zabezpieczyć, na przykład plastrem.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu – to wszystko wpływa na siłę naszego systemu obronnego. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy, zanim zdążą one spowodować rozwój kurzajek. Warto również pamiętać o tym, że obgryzanie paznokci i skórek wokół nich może prowadzić do powstawania drobnych ran, przez które wirus HPV może łatwo wniknąć do organizmu. Unikanie tego nawyku jest ważnym krokiem w zapobieganiu kurzajkom na dłoniach.
W przypadku osób, które mają tendencję do nadmiernej potliwości, szczególnie stóp, warto stosować odpowiednie preparaty osuszające lub wkłady do obuwia, które pomagają utrzymać skórę w suchym stanie. Zapobiegnie to tworzeniu się wilgotnego środowiska sprzyjającego rozwojowi wirusów. Warto również pamiętać o tym, że niektóre typy wirusa HPV, odpowiedzialne za kurzajki na stopach, mogą być bardzo zaraźliwe w wilgotnym środowisku. Regularne oglądanie własnej skóry, zwłaszcza stóp i dłoni, może pomóc w wczesnym wykryciu pierwszych zmian, co ułatwia ich szybkie leczenie i zapobiega rozprzestrzenianiu się infekcji.
- Utrzymywanie wysokiego poziomu higieny osobistej, zwłaszcza rąk.
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku.
- Unikanie dzielenia się osobistymi przedmiotami z innymi osobami.
- Dbanie o dobrą kondycję skóry i szybkie opatrywanie uszkodzeń.
- Wzmacnianie układu odpornościowego poprzez zdrowy styl życia.
- Unikanie nawyków takich jak obgryzanie paznokci i skórek.
- Utrzymywanie skóry w suchości, szczególnie stóp.
„`