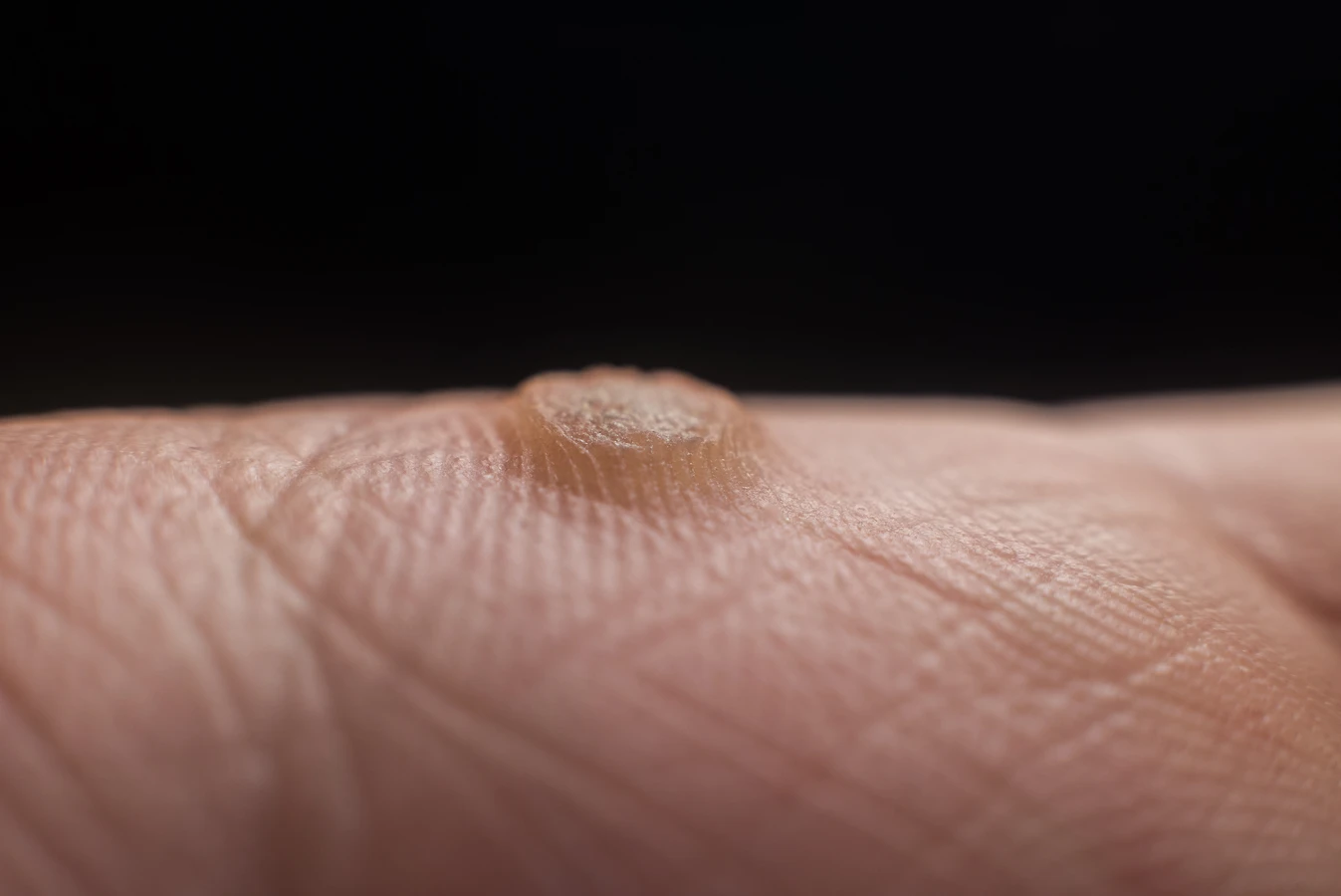
Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć ich obecność może być nieestetyczna i kłopotliwa, wiele osób zastanawia się, czy kurzajki są groźne dla zdrowia. Odpowiedź na to pytanie nie jest jednoznaczna i zależy od wielu czynników, w tym od rodzaju wirusa HPV, lokalizacji kurzajki oraz stanu zdrowia osoby zakażonej. W większości przypadków kurzajki są łagodne i nie stanowią poważnego zagrożenia. Jednakże, pewne typy wirusa HPV mogą prowadzić do rozwoju zmian przednowotworowych, a nawet nowotworowych, zwłaszcza w okolicach narządów płciowych. Dlatego kluczowe jest zrozumienie potencjalnych ryzyk i podejmowanie odpowiednich kroków w celu zapobiegania zakażeniom i leczenia istniejących zmian.
Ważne jest, aby odróżnić kurzajki zwykłe, które pojawiają się najczęściej na dłoniach i stopach, od brodawek płciowych, które są przenoszone drogą płciową i wymagają odrębnego podejścia. Choć oba typy są spowodowane przez wirusy HPV, ich konsekwencje zdrowotne mogą się znacząco różnić. W niniejszym artykule przyjrzymy się bliżej temu, czy kurzajki są groźne, analizując różne aspekty związane z ich powstawaniem, rozwojem i potencjalnym wpływem na zdrowie.
Jakie są rzeczywiste zagrożenia związane z kurzajkami na skórze?
Kurzajki, choć zazwyczaj niegroźne, mogą stanowić pewne zagrożenia, zwłaszcza gdy są nieodpowiednio leczone lub pojawiają się w specyficznych lokalizacjach. Najczęstsze problemy związane z kurzajkami to dyskomfort i ból, szczególnie w przypadku brodawek zlokalizowanych na stopach, gdzie nacisk podczas chodzenia może powodować ucisk i pieczenie. Mogą one również utrudniać wykonywanie codziennych czynności, na przykład pisanie czy chwytanie przedmiotów, jeśli pojawią się na dłoniach. Ponadto, kurzajki mogą być źródłem infekcji bakteryjnych, jeśli zostaną zadrapane lub uszkodzone, co może prowadzić do stanów zapalnych i powikłań.
Bardziej znaczącym ryzykiem, choć rzadszym w przypadku zwykłych kurzajek, jest potencjał do rozwoju zmian nowotworowych. Wirusy HPV, które powodują kurzajki, są podzielone na wiele typów, a niektóre z nich, zwłaszcza te przenoszone drogą płciową (tzw. typy onkogenne), są silnie powiązane z rakiem szyjki macicy, odbytu, prącia czy jamy ustnej. Choć zwykłe kurzajki na rękach czy stopach zazwyczaj nie są wywoływane przez te onkogenne typy, istnieje niewielkie ryzyko przejścia infekcji na inne obszary ciała lub potencjalnej transformacji złośliwej w bardzo rzadkich przypadkach. Dlatego też, obserwacja zmian skórnych i konsultacja z lekarzem w przypadku jakichkolwiek wątpliwości jest zawsze zalecana.
Dodatkowo, kurzajki mogą być źródłem zakażenia dla innych osób. Wirus HPV jest wysoce zakaźny i łatwo przenosi się przez bezpośredni kontakt ze skórą lub przez kontakt z zainfekowanymi powierzchniami, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych (np. baseny, siłownie). Rozprzestrzenianie się kurzajek na inne części własnego ciała, tzw. autoinokulacja, również jest możliwe, co prowadzi do powstawania nowych zmian. Właściwa higiena i stosowanie metod zapobiegawczych są kluczowe w ograniczeniu rozprzestrzeniania się wirusa.
Czy kurzajki są groźne dla dzieci i osób z osłabioną odpornością?
Dzieci są szczególnie podatne na zakażenia wirusem HPV i rozwój kurzajek. Ich układ odpornościowy jest wciąż w fazie rozwoju, co czyni je bardziej wrażliwymi na infekcje. Kurzajki u dzieci często pojawiają się na dłoniach, stopach i twarzy i mogą być trudne do leczenia, ponieważ dzieci często nieświadomie drapią zmiany, przyczyniając się do ich rozprzestrzeniania. Choć same kurzajki u dzieci zazwyczaj nie są groźne, mogą powodować znaczący dyskomfort psychiczny i fizyczny. Zniekształcenia i nieestetyczny wygląd mogą prowadzić do wyśmiewania rówieśników, co negatywnie wpływa na samoocenę dziecka. Warto podkreślić, że w większości przypadków układ odpornościowy dziecka jest w stanie samodzielnie zwalczyć wirusa HPV w ciągu kilku miesięcy lub lat.
Osoby z osłabionym układem odpornościowym, takie jak pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne, stanowią grupę podwyższonego ryzyka. U tych osób kurzajki mogą mieć nietypowy przebieg, być bardziej rozległe i trudniejsze do wyleczenia. Co więcej, u osób z obniżoną odpornością istnieje zwiększone ryzyko rozwoju zmian przednowotworowych i nowotworowych w wyniku infekcji HPV, zwłaszcza jeśli chodzi o typy onkogenne. W tych przypadkach konieczna jest ścisła współpraca z lekarzem i regularne badania kontrolne, aby monitorować stan zdrowia i wcześnie wykryć ewentualne powikłania. Ważne jest, aby osoby te unikały kontaktu z osobami mającymi widoczne kurzajki oraz dbały o szczególną higienę, aby zminimalizować ryzyko zakażenia.
Oto kilka kluczowych aspektów dotyczących kurzajek u osób z obniżoną odpornością:
- Zwiększone ryzyko rozwoju licznych i trudnych do leczenia zmian.
- Potencjalnie szybsza progresja do zmian przednowotworowych lub nowotworowych, zwłaszcza przy infekcji typami onkogennymi HPV.
- Konieczność ścisłego nadzoru medycznego i regularnych badań.
- Szczególna ostrożność w zapobieganiu zakażeniom.
- Długotrwałe leczenie i możliwość nawrotów zmian.
Czy kurzajki płciowe są groźne i jak się przed nimi chronić?
Kurzajki płciowe, znane również jako kłykciny kończyste, stanowią odrębną kategorię problemów związanych z wirusem HPV i są zdecydowanie bardziej groźne niż ich skórne odpowiedniki. Są one przenoszone drogą płciową i wywoływane przez określone typy wirusa HPV, z których wiele ma wysoki potencjał onkogenny. Główne zagrożenie związane z kłykcinami kończystymi to ich związek z rozwojem nowotworów narządów płciowych, odbytu, a także raka szyjki macicy u kobiet. Niektóre typy HPV mogą prowadzić do rozwoju raka, który wymaga agresywnego leczenia i może mieć poważne konsekwencje dla zdrowia i życia.
Poza ryzykiem nowotworowym, kurzajki płciowe mogą powodować znaczny dyskomfort fizyczny i psychiczny. Mogą być bolesne, swędzące, a ich obecność może prowadzić do krwawień. W przypadku kobiet, mogą utrudniać życie seksualne i powodować obawy dotyczące zdrowia reprodukcyjnego. U mężczyzn, mogą wpływać na funkcje seksualne i powodować wstyd. Ponadto, kłykciny kończyste mogą łatwo rozprzestrzeniać się na inne obszary ciała, a także zakażać partnerów seksualnych. Z tego względu, kluczowe jest szybkie rozpoznanie i skuteczne leczenie.
Oto podstawowe metody ochrony przed kurzajkami płciowymi:
- Stosowanie prezerwatyw podczas każdego kontaktu seksualnego, choć nie zapewniają one 100% ochrony, ponieważ wirus może znajdować się na obszarach niepokrytych prezerwatywą.
- Ograniczenie liczby partnerów seksualnych i wybieranie partnerów, którzy są pewni swojego statusu zdrowotnego.
- Szczepienia przeciwko HPV, które są dostępne dla kobiet i mężczyzn i chronią przed najbardziej onkogennymi typami wirusa.
- Regularne badania profilaktyczne, w tym cytologia u kobiet, które pozwalają na wczesne wykrycie zmian przednowotworowych wywołanych przez HPV.
- Natychmiastowa konsultacja z lekarzem w przypadku pojawienia się jakichkolwiek niepokojących zmian w okolicy narządów płciowych.
Kiedy należy zgłosić się do lekarza z powodu kurzajki?
Choć większość kurzajek nie stanowi poważnego zagrożenia dla zdrowia, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Po pierwsze, jeśli kurzajka zmienia swój wygląd, czyli szybko rośnie, zmienia kolor, kształt, krwawi lub staje się bolesna, może to być sygnał ostrzegawczy. Takie zmiany mogą wskazywać na potencjalną transformację złośliwą, choć jest to bardzo rzadkie w przypadku zwykłych kurzajek. Szczególną uwagę należy zwrócić na kurzajki, które pojawiają się na twarzy, dłoniach lub stopach, ponieważ mogą one negatywnie wpływać na codzienne funkcjonowanie i samopoczucie. Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub kurzajka nawraca, warto zasięgnąć profesjonalnej porady.
Kolejnym ważnym powodem do wizyty u lekarza jest lokalizacja kurzajki. Kurzajki w okolicach narządów płciowych (kłykciny kończyste) zawsze wymagają konsultacji medycznej, ponieważ są przenoszone drogą płciową i mogą być związane z wirusami onkogennymi. Podobnie, kurzajki w jamie ustnej lub na błonach śluzowych również powinny być zbadane przez specjalistę. Osoby z osłabionym układem odpornościowym, takie jak pacjenci z HIV, cukrzycą, czy osoby przyjmujące leki immunosupresyjne, powinny zgłaszać się do lekarza przy pierwszych objawach kurzajek, ponieważ u nich ryzyko powikłań jest znacznie wyższe.
Ponadto, jeśli kurzajka jest źródłem silnego bólu, powoduje problemy z chodzeniem, lub znacząco wpływa na samoocenę, zwłaszcza u dzieci, warto skonsultować się z lekarzem. Dermatolog lub lekarz rodzinny może zaproponować skuteczne metody leczenia, takie jak krioterapia, laseroterapia, elektrokoagulacja, czy leczenie farmakologiczne. Ważne jest, aby nie próbować samodzielnie usuwać kurzajek za pomocą ostrych narzędzi, ponieważ może to prowadzić do krwawienia, infekcji, blizn, a także do rozprzestrzenienia wirusa. Profesjonalna diagnoza i leczenie są kluczowe dla skutecznego pozbycia się kurzajek i uniknięcia potencjalnych komplikacji.
Oto podsumowanie kluczowych sygnałów do wizyty u lekarza:
- Zmiana wyglądu kurzajki (kolor, kształt, rozmiar, krwawienie, ból).
- Lokalizacja kurzajki w okolicach intymnych, na błonach śluzowych lub w jamie ustnej.
- Osłabiony układ odpornościowy u osoby z kurzajką.
- Brak efektów po domowych metodach leczenia lub nawroty kurzajki.
- Silny ból lub dyskomfort związany z obecnością kurzajki.
- Wątpliwości co do charakteru zmiany skórnej.