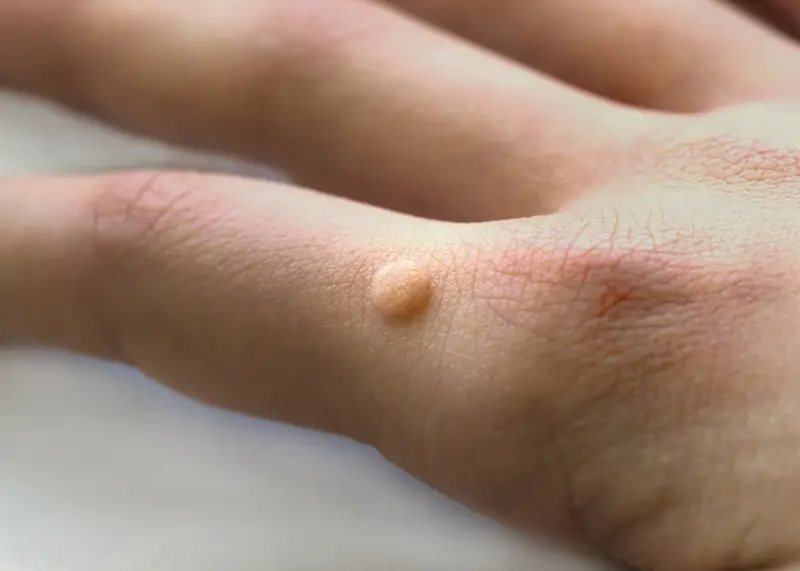
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy wirusa brodawczaka ludzkiego (HPV). Te nieestetyczne zmiany mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach, stopach, łokciach i kolanach. Zrozumienie, od czego są kurzajki, jest kluczowe dla ich profilaktyki i skutecznego leczenia. Wirus HPV przenosi się przez bezpośredni kontakt ze skórą zainfekowanej osoby lub przez kontakt z zakażonymi przedmiotami, takimi jak ręczniki, obuwie czy narzędzia do manicure. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest zidentyfikować konkretne źródło zakażenia.
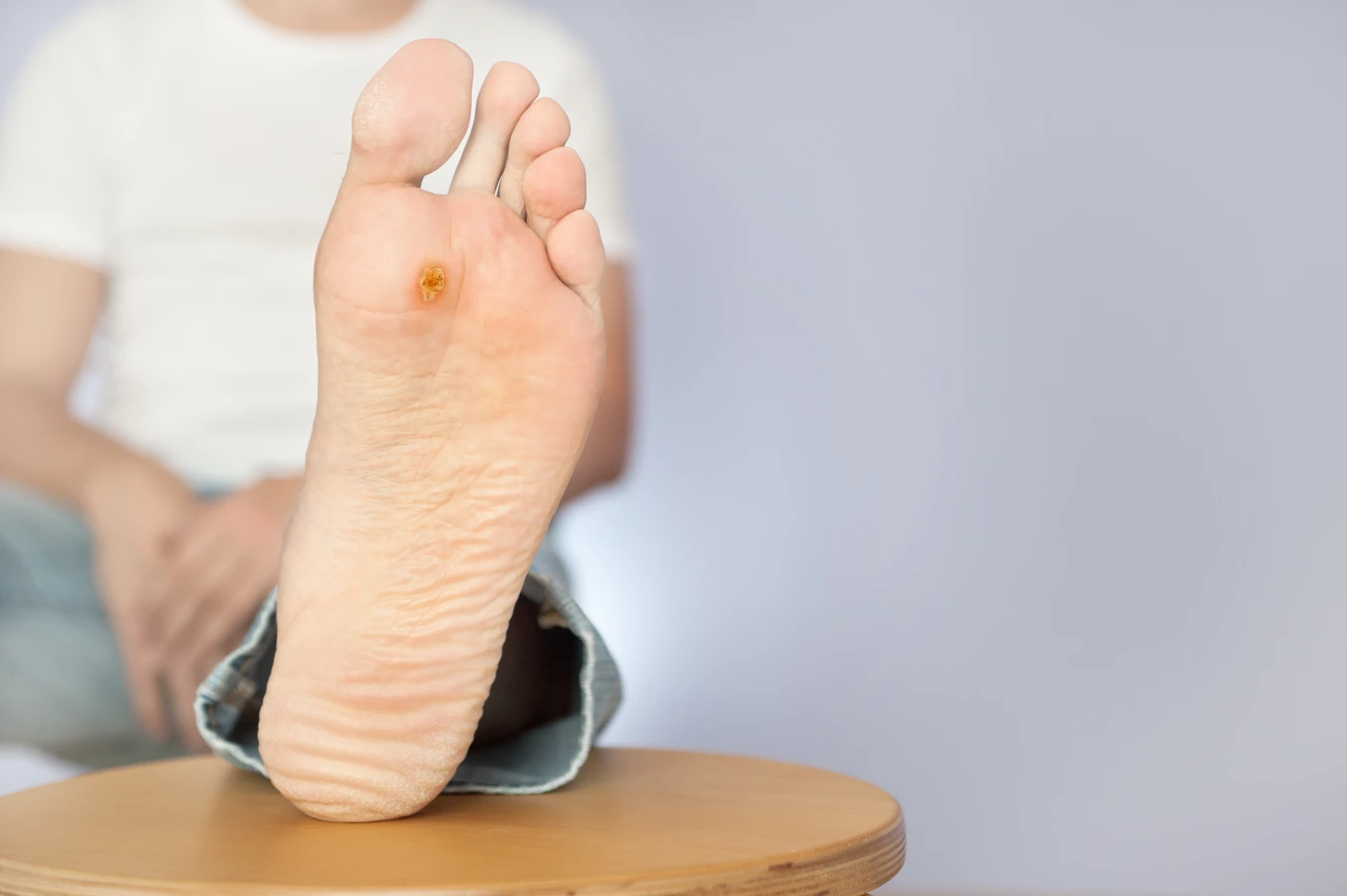
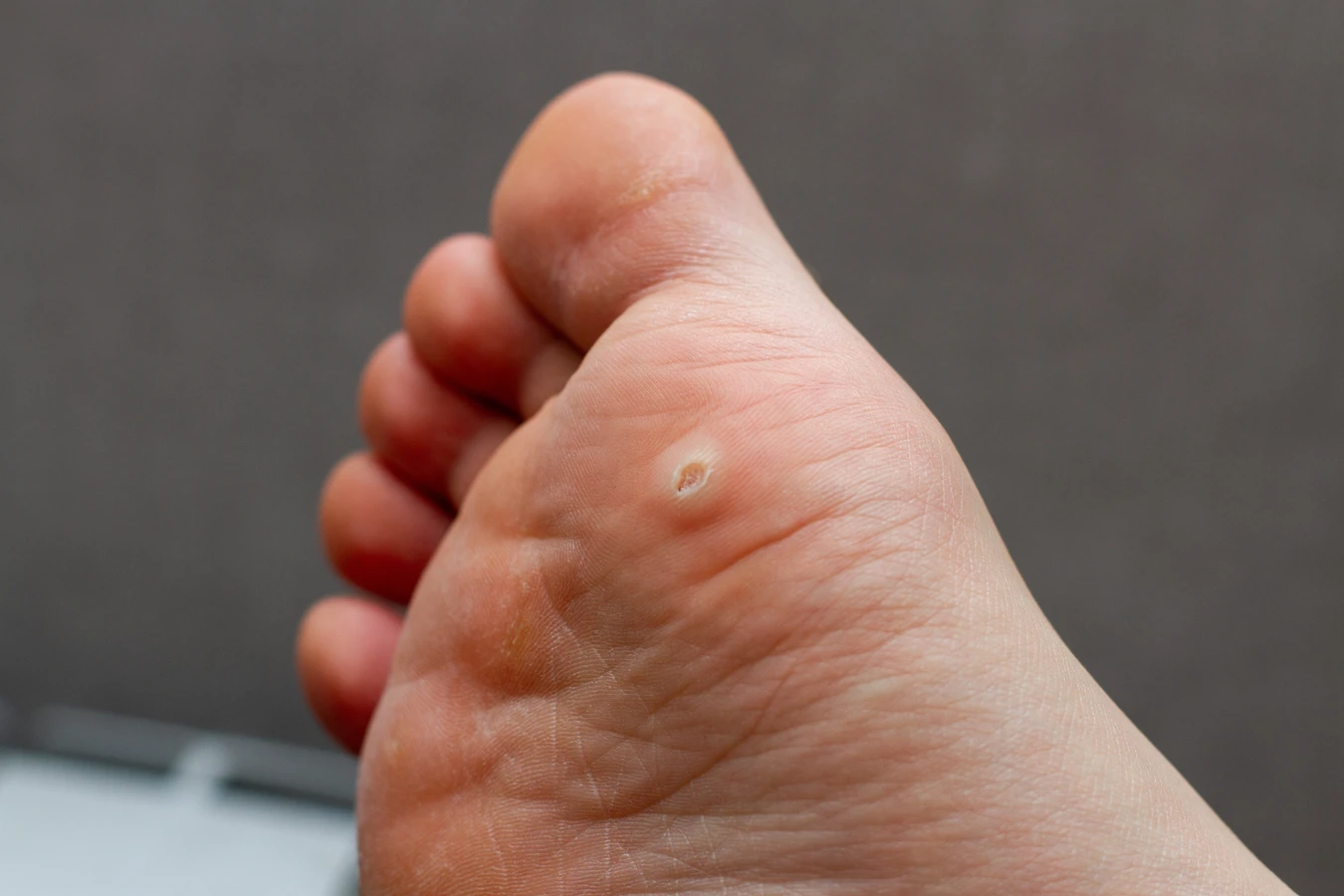
Rozpoznanie kurzajek nie jest zazwyczaj trudne, choć niektóre zmiany skórne mogą je imitować. Charakterystyczną cechą kurzajek jest ich nierówna, brodawkowata powierzchnia, która może przypominać kalafior lub guzek. Często mają one kolor zbliżony do barwy skóry, choć mogą być również ciemniejsze lub jaśniejsze. Niektóre kurzajki, szczególnie te na stopach (tzw. kurzajki podeszwowe), mogą być płaskie i wrośnięte w skórę z powodu nacisku podczas chodzenia. Mogą być bolesne, zwłaszcza przy ucisku. Charakterystycznym objawem, który pomaga odróżnić kurzajkę od innych zmian, jest obecność drobnych, czarnych kropeczek w jej wnętrzu. Są to zatkane naczynia krwionośne, które stanowią jedno z głównych kryteriów diagnostycznych.
Ważne jest, aby pamiętać, że wirus HPV jest bardzo powszechny, a kontakt z nim nie zawsze prowadzi do rozwoju kurzajek. Odporność organizmu odgrywa kluczową rolę w tym procesie. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby chore na AIDS lub przyjmujące leki immunosupresyjne, są bardziej podatne na rozwój i rozprzestrzenianie się kurzajek. Również dzieci, ze względu na niedojrzały jeszcze układ odpornościowy, częściej borykają się z tym problemem. Wczesne rozpoznanie i właściwe postępowanie są kluczowe, aby zapobiec ich dalszemu rozprzestrzenianiu się na inne części ciała lub zakażeniu innych osób.
Przyczyny powstawania kurzajek i czynniki sprzyjające ich rozwojowi
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Istnieje ponad sto typów tego wirusa, a poszczególne typy mają predyspozycje do atakowania różnych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych, podczas gdy inne mogą wywoływać brodawki płciowe. Wirus ten jest bardzo zaraźliwy i łatwo przenosi się przez bezpośredni kontakt skóra do skóry. Można się nim zarazić również poprzez kontakt z przedmiotami, na których wirus przetrwał – na przykład w miejscach publicznych, takich jak baseny, prysznice, siłownie czy sale gimnastyczne, gdzie skóra jest często wilgotna i bardziej podatna na infekcje.
Istnieje szereg czynników, które znacząco zwiększają ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Osłabiony układ odpornościowy stanowi kluczowy czynnik ryzyka. Osoby zmagające się z chorobami przewlekłymi, poddawane chemioterapii, przyjmujące leki immunosupresyjne lub cierpiące na schorzenia autoimmunologiczne są bardziej narażone na infekcje wirusowe, w tym na HPV. Wilgotne środowisko skóry również sprzyja namnażaniu się wirusa. Długotrwałe moczenie skóry, na przykład podczas kąpieli, pływania czy nadmierne pocenie się, osłabia jej barierę ochronną i ułatwia wirusowi wniknięcie. Uszkodzenia skóry, takie jak drobne skaleczenia, otarcia czy pęknięcia, stanowią bramę dla wirusa.
Inne czynniki sprzyjające to między innymi:
- Dzielenie się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, obuwie czy przybory do pielęgnacji stóp, z osobą zainfekowaną wirusem HPV.
- Chodzenie boso w miejscach publicznych, takich jak baseny, sauny, szatnie czy sale gimnastyczne, gdzie ryzyko kontaktu z wirusem jest znacznie podwyższone.
- Wspólne korzystanie z narzędzi do pielęgnacji paznokci, które mogły mieć kontakt z kurzajkami.
- Występowanie mikrourazów skóry, które ułatwiają wirusowi wniknięcie do organizmu.
- Częste nawracanie kurzajek u niektórych osób może być związane z obniżoną odpornością komórkową na określone typy wirusa HPV.
- Nawyk obgryzania paznokci lub skórek wokół paznokci, co może prowadzić do przenoszenia wirusa z innych części ciała na dłonie i odwrotnie.
Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków profilaktycznych, takich jak unikanie chodzenia boso w miejscach publicznych, dbanie o higienę osobistą, unikanie dzielenia się osobistymi przedmiotami oraz wzmacnianie układu odpornościowego. Szczególną uwagę należy zwrócić na dbałość o skórę stóp, która jest często narażona na infekcje, zwłaszcza w okresie letnim lub podczas korzystania z obiektów sportowych i rekreacyjnych.
Rodzaje kurzajek i miejsca, w których najczęściej występują na ciele
Innym częstym typem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają do wnętrza skóry, co sprawia, że są bolesne i mogą utrudniać poruszanie się. Ich powierzchnia jest zazwyczaj bardziej płaska i może być pokryta zrogowaciałą skórą, pod którą kryją się charakterystyczne czarne punkciki. Czasem brodawki podeszwowe mogą występować w skupiskach, tworząc tzw. mozaikę brodawek, co dodatkowo utrudnia ich leczenie i sprawia, że są bardziej bolesne.
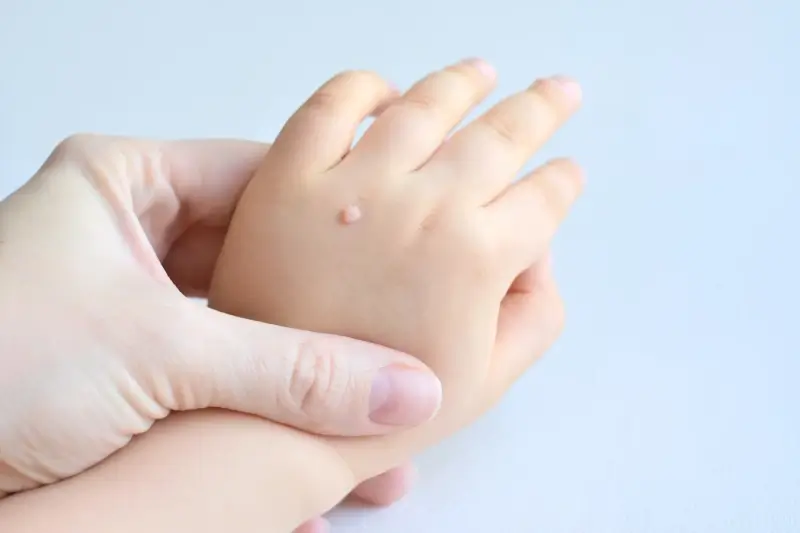
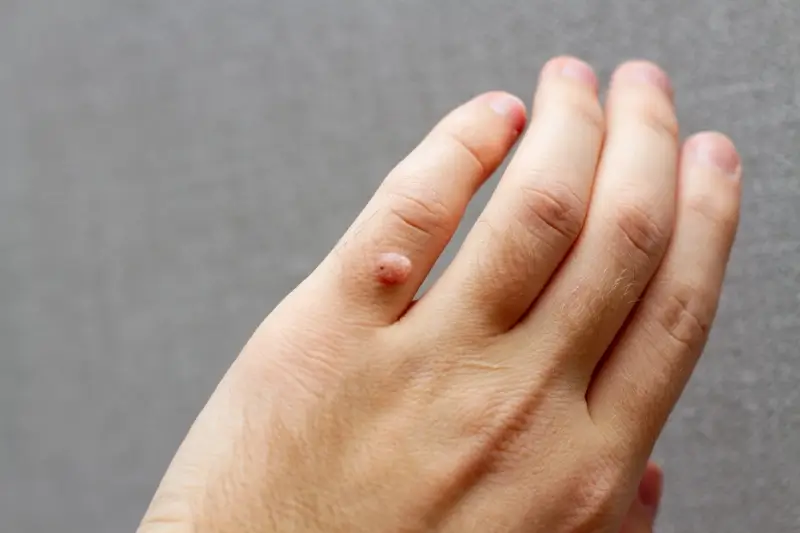
Istnieją również brodawki płaskie, które są mniejsze, gładkie i lekko wyniesione ponad powierzchnię skóry. Zwykle mają cielisty kolor i mogą pojawiać się na twarzy, szyi, dłoniach i przedramionach. Szczególnie u dzieci i młodzieży mogą być one liczne i nieestetyczne. Na narządach płciowych występują brodawki płciowe, czyli kłykciny kończyste, które są przenoszone drogą płciową i wymagają specjalistycznego leczenia. Warto zaznaczyć, że brodawki mogą pojawiać się również w okolicach paznokci, utrudniając pielęgnację i często prowadząc do stanów zapalnych.
Oto lista najczęściej występujących rodzajów kurzajek i miejsc ich lokalizacji:
- Brodawki zwykłe: palce, dłonie, łokcie, kolana.
- Brodawki podeszwowe: podeszwy stóp, pięty.
- Brodawki płaskie: twarz, szyja, dłonie, przedramiona, nogi.
- Brodawki nitkowate: twarz, okolice nosa i ust, szyja.
- Brodawki okołopaznokciowe: wały paznokciowe palców rąk i stóp.
- Kłykciny kończyste (brodawki płciowe): okolice narządów płciowych, odbyt, jama ustna.
Rozpoznanie rodzaju kurzajki i miejsca jej występowania jest ważnym krokiem w procesie diagnostycznym i terapeutycznym. Pozwala to lekarzowi na dobranie najskuteczniejszej metody leczenia i zapobieganie ewentualnym powikłaniom. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę.
Metody leczenia kurzajek i dostępne środki zaradcze
Leczenie kurzajek jest procesem, który wymaga cierpliwości i konsekwencji, ponieważ wirus HPV, który je wywołuje, jest trudny do całkowitego wyeliminowania z organizmu. Istnieje wiele metod leczenia, od domowych sposobów po profesjonalne zabiegi medyczne, a wybór odpowiedniej metody zależy od wielkości, lokalizacji i liczby zmian, a także od stanu zdrowia pacjenta. Najczęściej stosowane metody opierają się na zniszczeniu zainfekowanej tkanki lub na pobudzeniu układu odpornościowego do walki z wirusem.
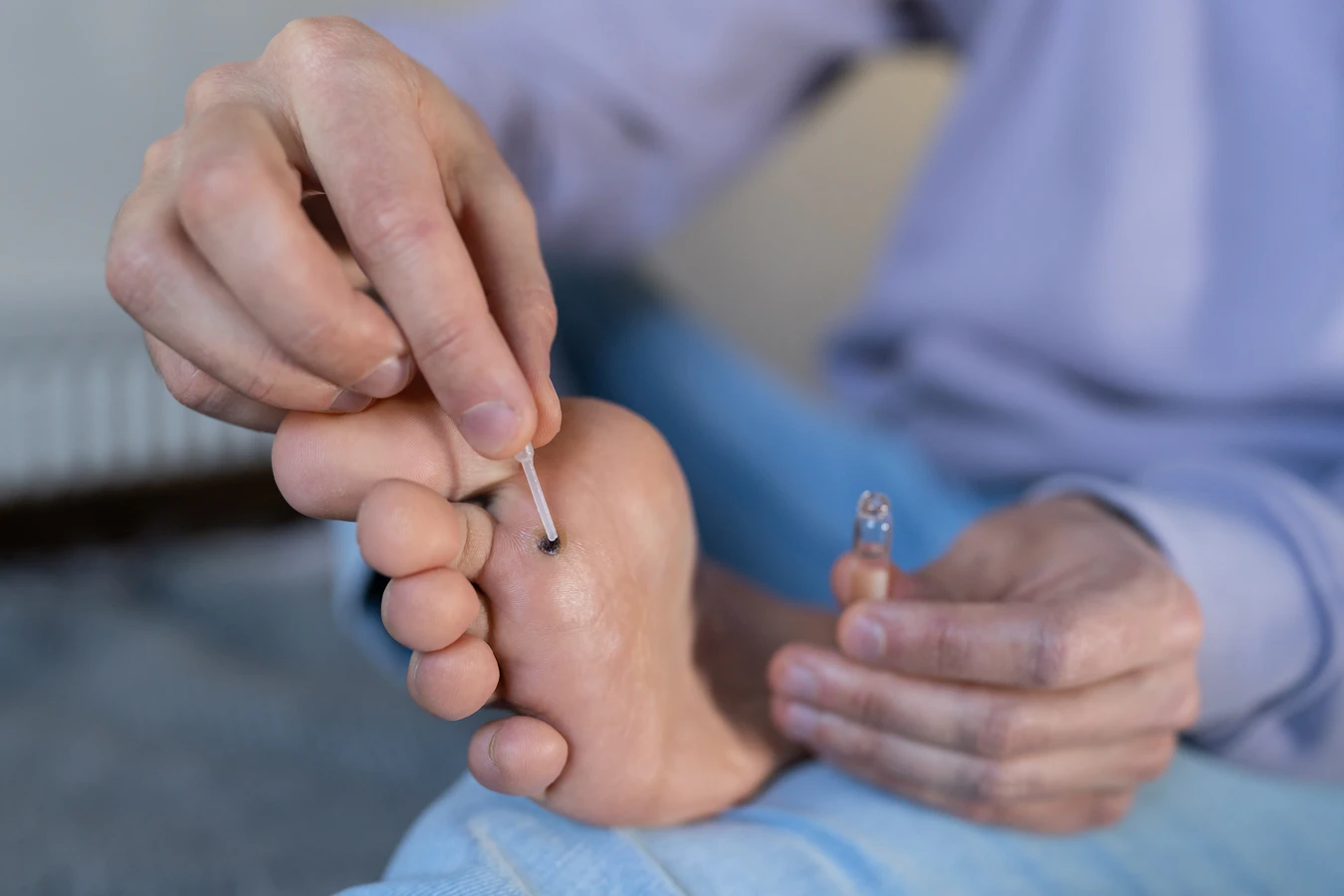
Jedną z najpopularniejszych metod stosowanych w domu jest leczenie preparatami zawierającymi kwas salicylowy lub kwas mlekowy. Dostępne są w formie płynów, żeli lub plastrów. Substancje te działają złuszczająco, stopniowo usuwając kolejne warstwy kurzajki. Kuracja może trwać kilka tygodni, a kluczowe jest regularne stosowanie preparatu i cierpliwość. Ważne jest, aby chronić otaczającą zdrową skórę przed kontaktem z kwasem, na przykład przez nałożenie wazeliny. Innym domowym sposobem, często polecanym, jest stosowanie preparatów z dymnicą pospolitą, której sok ma właściwości wirusobójcze.
W gabinetach lekarskich stosuje się bardziej zaawansowane metody. Krioterapia, czyli zamrażanie kurzajek ciekłym azotem, jest powszechnie stosowana i zazwyczaj skuteczna. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a na miejscu zamrożenia tworzy się pęcherz, który po odpadnięciu usuwa kurzajkę. Zabieg może wymagać kilku powtórzeń. Elektrokoagulacja polega na wypalaniu kurzajki prądem elektrycznym, co również prowadzi do jej zniszczenia. Metoda ta jest skuteczna, ale może pozostawiać blizny.
W przypadku trudnych do leczenia kurzajek lub gdy inne metody zawiodą, lekarz może zastosować laseroterapię, która polega na precyzyjnym niszczeniu brodawki wiązką lasera. Czasami stosuje się również miejscowe leki immunomodulujące, które stymulują układ odpornościowy do reakcji przeciwko wirusowi HPV. W niektórych przypadkach, gdy kurzajki są bardzo rozległe lub agresywne, może być konieczne leczenie chirurgiczne polegające na wycięciu zmiany.
Oto przegląd dostępnych metod leczenia:
- Preparaty dostępne bez recepty z kwasem salicylowym lub mlekowym.
- Plastry z kwasem salicylowym.
- Krioterapia (zamrażanie ciekłym azotem) w gabinecie lekarskim.
- Elektrokoagulacja (wypalanie prądem).
- Laseroterapia.
- Leczenie miejscowymi lekami immunomodulującymi.
- Chirurgiczne wycięcie kurzajki.
- Domowe sposoby, takie jak stosowanie soku z dymnicy lub okładów z czosnku (należy zachować ostrożność i stosować je z rozwagą, aby nie podrażnić skóry).
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i cierpliwość. Ważne jest również, aby nie próbować samodzielnie wycinać lub zdrapywać kurzajek, ponieważ może to prowadzić do zakażenia, rozprzestrzeniania się wirusa i powstania blizn. W przypadku nawracających lub opornych na leczenie kurzajek, zawsze warto skonsultować się z lekarzem dermatologiem, który pomoże dobrać najlepszą strategię terapeutyczną.
Profilaktyka kurzajek i jak unikać nawrotów zakażenia wirusem
Zapobieganie zakażeniu wirusem HPV, a tym samym powstawaniu kurzajek, jest znacznie łatwiejsze niż ich późniejsze leczenie. Kluczowe jest dbanie o higienę osobistą i unikanie sytuacji, które sprzyjają przenoszeniu wirusa. Podstawą profilaktyki jest unikanie bezpośredniego kontaktu ze skórą osób zakażonych oraz z przedmiotami, które mogły mieć z nimi kontakt. W miejscach publicznych, takich jak baseny, siłownie, sauny czy szatnie, zawsze należy nosić obuwie ochronne, na przykład klapki. Pozwala to ograniczyć kontakt stóp z wirusem obecnym na wilgotnych powierzchniach.
Ważne jest również, aby dbać o kondycję skóry, utrzymując ją nawilżoną i chroniąc przed uszkodzeniami. Sucha i popękana skóra jest bardziej podatna na infekcje. Regularne nawilżanie skóry, zwłaszcza stóp, za pomocą kremów i balsamów może pomóc w utrzymaniu jej zdrowia i odporności. Należy również unikać długotrwałego moczenia skóry, które osłabia jej barierę ochronną. W przypadku drobnych skaleczeń, otarć czy zadrapań, należy je szybko oczyścić i zabezpieczyć opatrunkiem, aby zapobiec wniknięciu wirusa.
Wspieranie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu przyczyniają się do wzmocnienia naturalnej odporności organizmu, co utrudnia wirusowi HPV rozwój i namnażanie się. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty swojego stylu życia.
Aby unikać nawrotów zakażenia wirusem po skutecznym leczeniu kurzajek, należy przestrzegać kilku zasad:
- Po wyleczeniu kurzajki należy upewnić się, że wszelkie narzędzia, które miały z nią kontakt (np. pilniki, pumeks), zostały zdezynfekowane lub wyrzucone, aby uniknąć ponownego zakażenia.
- Należy unikać drapania lub dotykania miejsc, gdzie były kurzajki, aby nie przenosić wirusa na inne części ciała.
- W przypadku, gdy kurzajki występują u dziecka, należy edukować je na temat higieny i unikania kontaktu z potencjalnymi źródłami zakażenia.
- Warto regularnie kontrolować skórę pod kątem pojawienia się nowych zmian, szczególnie po leczeniu.
- Wzmocnienie ogólnej odporności organizmu poprzez zdrowy styl życia jest kluczowe dla zapobiegania nawrotom.
- W okresach zwiększonego ryzyka, na przykład po chorobie, warto zachować szczególną ostrożność w miejscach publicznych.
Szczepienia przeciwko wirusowi HPV są dostępne i mogą chronić przed najbardziej onkogennymi typami wirusa, które są odpowiedzialne za raka szyjki macicy i inne nowotwory. Chociaż szczepienia te nie są ukierunkowane na wszystkie typy wirusa powodujące kurzajki, mogą one w pewnym stopniu przyczynić się do zmniejszenia ogólnej liczby infekcji HPV. Warto rozważyć tę opcję, szczególnie w młodym wieku, w porozumieniu z lekarzem.
Kiedy należy skonsultować się z lekarzem w przypadku podejrzenia kurzajki
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto zasięgnąć porady specjalisty. Lekarz dermatolog jest w stanie postawić prawidłową diagnozę, odróżniając kurzajkę od innych, potencjalnie groźniejszych zmian skórnych, takich jak znamiona barwnikowe, brodawki łojotokowe czy nawet zmiany nowotworowe. Samodzielne próby leczenia nieznanej zmiany mogą opóźnić właściwą diagnozę i leczenie.
Szczególną uwagę należy zwrócić na kurzajki, które wykazują nietypowe cechy. Jeśli zmiana szybko zmienia rozmiar, kształt, kolor, krwawi, swędzi lub boli, może to być sygnał, że nie jest to zwykła kurzajka. W przypadku brodawek zlokalizowanych na twarzy lub w okolicy narządów płciowych, zaleca się wizytę u lekarza ze względu na delikatność tych obszarów i potencjalne ryzyko powikłań estetycznych lub zdrowotnych. Brodawki płciowe (kłykciny kończyste) wymagają specjalistycznego leczenia i diagnostyki pod kątem chorób przenoszonych drogą płciową.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach, osoby chore na HIV/AIDS lub przyjmujące leki immunosupresyjne, powinny zgłaszać się do lekarza przy pierwszych oznakach pojawienia się kurzajek. W tej grupie pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą mieć tendencję do nawracania. Dodatkowo, niektóre typy wirusa HPV, które wywołują kurzajki, mogą być powiązane z wyższym ryzykiem rozwoju nowotworów w przypadku długotrwałej infekcji u osób z obniżoną odpornością.
Warto również skonsultować się z lekarzem, gdy:
- Kurzajki są bardzo liczne i rozprzestrzeniają się na dużym obszarze ciała.
- Dostępne metody domowe nie przynoszą rezultatów po kilku tygodniach regularnego stosowania.
- Kurzajki powodują silny ból, dyskomfort lub utrudniają codzienne funkcjonowanie (np. kurzajki podeszwowe).
- Zmiana podejrzana o bycie kurzajką znajduje się w miejscu, gdzie łatwo ją podrażnić lub uszkodzić, np. pod paznokciami lub w okolicy oka.
- Po leczeniu kurzajki pojawiają się nowe zmiany lub te leczone nawracają mimo stosowania zaleceń.
- Istnieją jakiekolwiek wątpliwości co do diagnozy lub sposobu leczenia.
Pamiętaj, że wczesne rozpoznanie i właściwe postępowanie są kluczowe dla skutecznego leczenia kurzajek i zapobiegania ich powikłaniom. Nie zwlekaj z wizytą u lekarza, jeśli masz jakiekolwiek obawy dotyczące zmian skórnych. Profesjonalna pomoc medyczna zapewni Ci bezpieczeństwo i najlepsze możliwe rezultaty terapeutyczne. Lekarz dobierze odpowiednią metodę leczenia, biorąc pod uwagę indywidualne potrzeby pacjenta i specyfikę problemu, a także udzieli wskazówek dotyczących profilaktyki i postępowania po zakończeniu terapii.